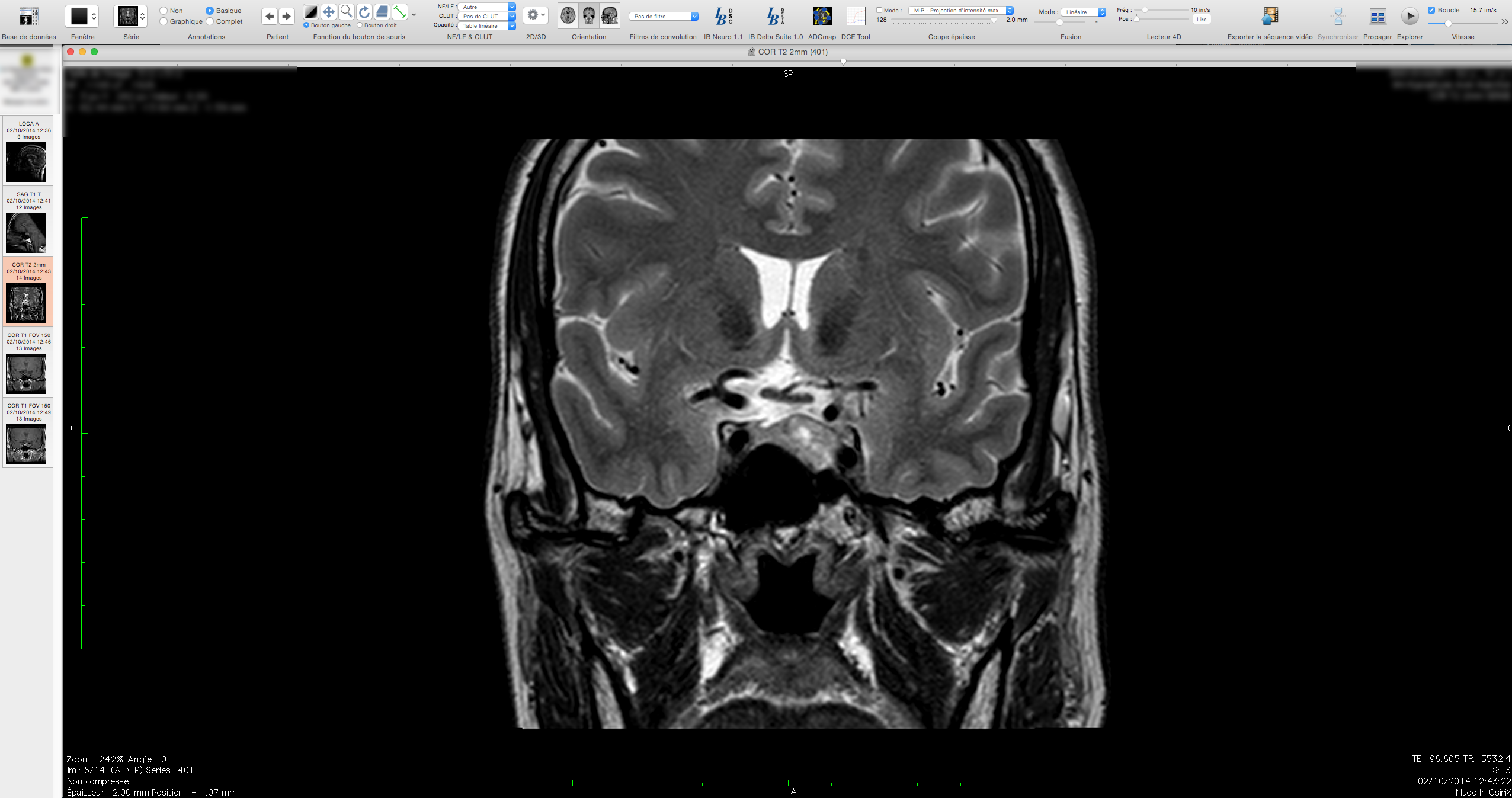
IRM ENCÉPHALIQUE ET MEDULLAIRE
CONTEXTE
Surveillance de sclérose en plaque
TECHNIQUE
Encéphale,
– Séquences avant injection de produit de contraste gadoliné : 3DFLAIR, axiale T2, axiale diffusion, axiale T1
– Séquences après injection de produit de contraste gadoliné : axiale T1
Moelle,
– Séquences avant injection de contraste : sagittale T1, sagittale T2, axiale T2
– Séquences près injection de contraste : sagittale T1, axiale T1 après suppression du signal de la graisse
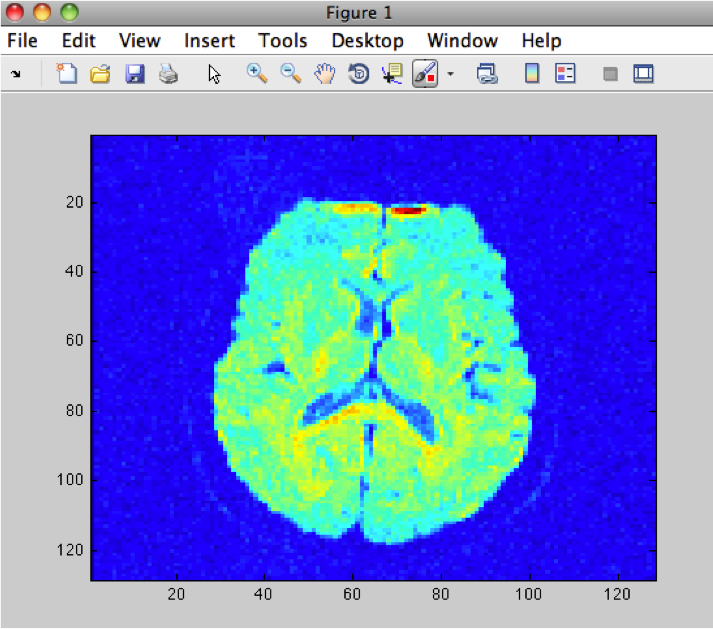
RÉSULTATS
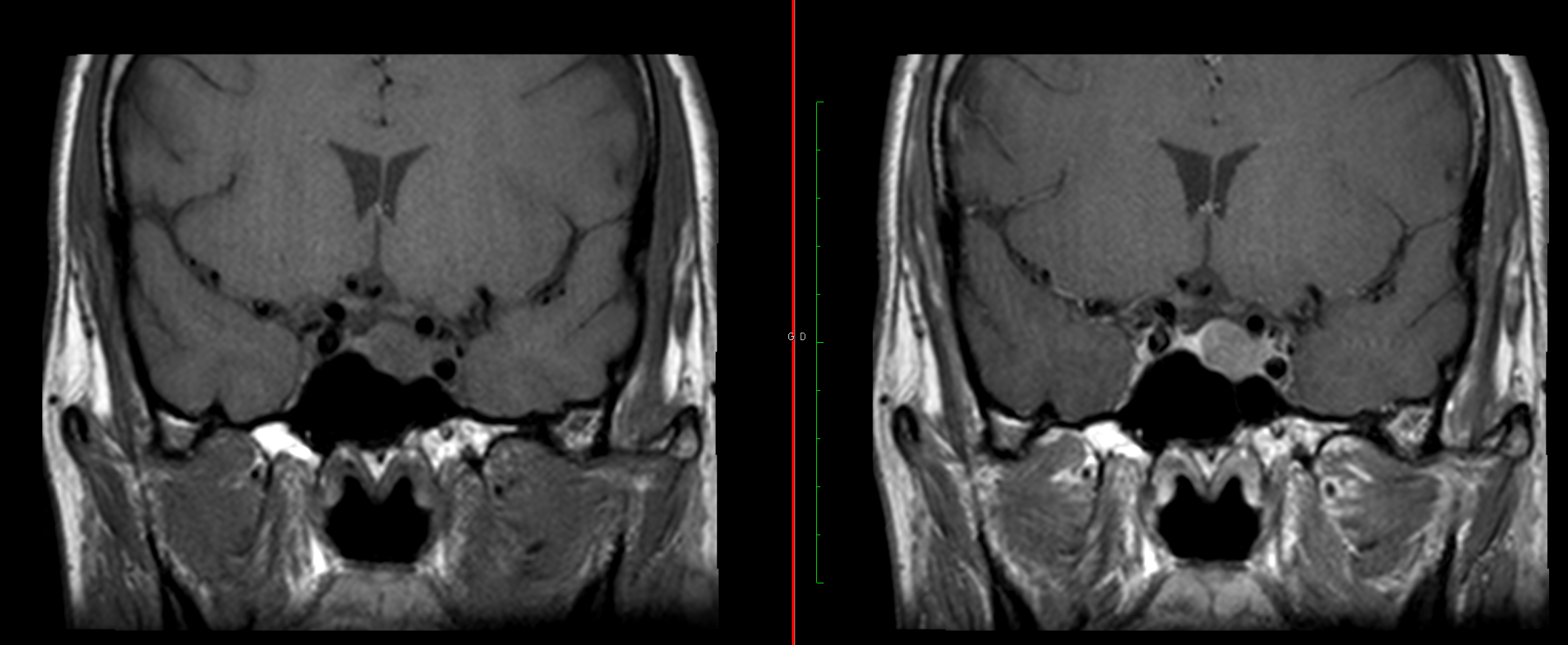
Examen recalé et comparé à celui réalisé le ,
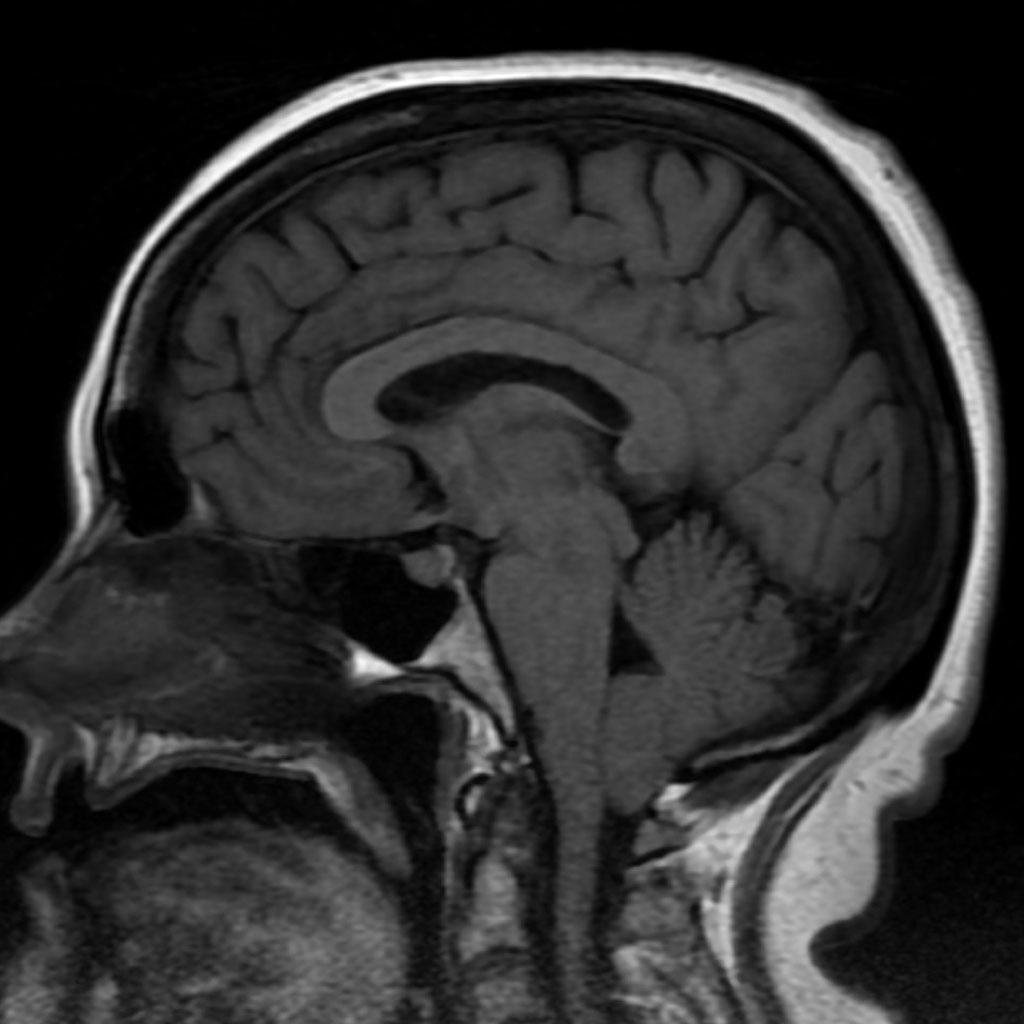
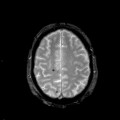
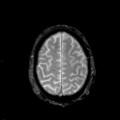
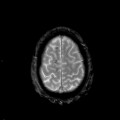
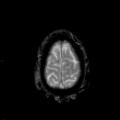
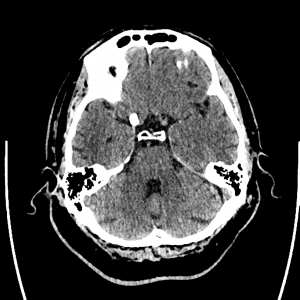
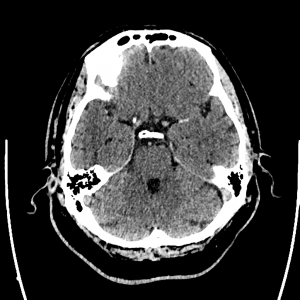
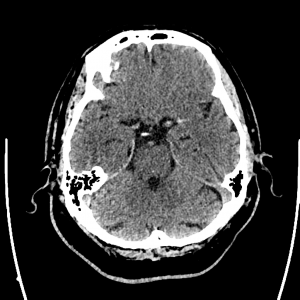
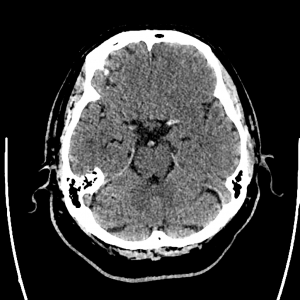
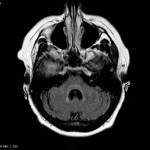
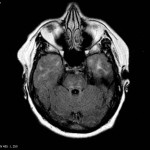
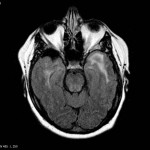
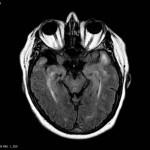
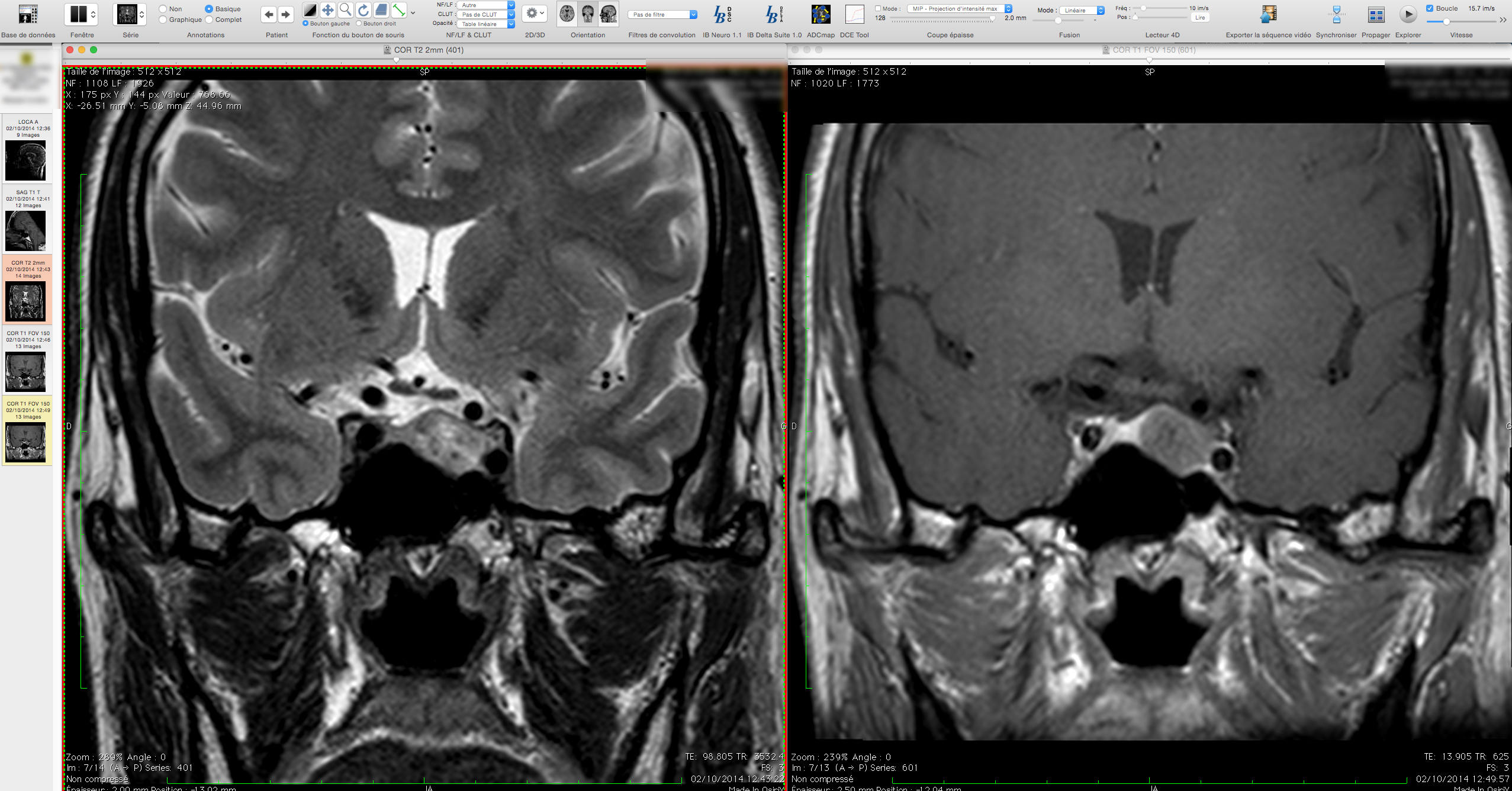
Encéphale,
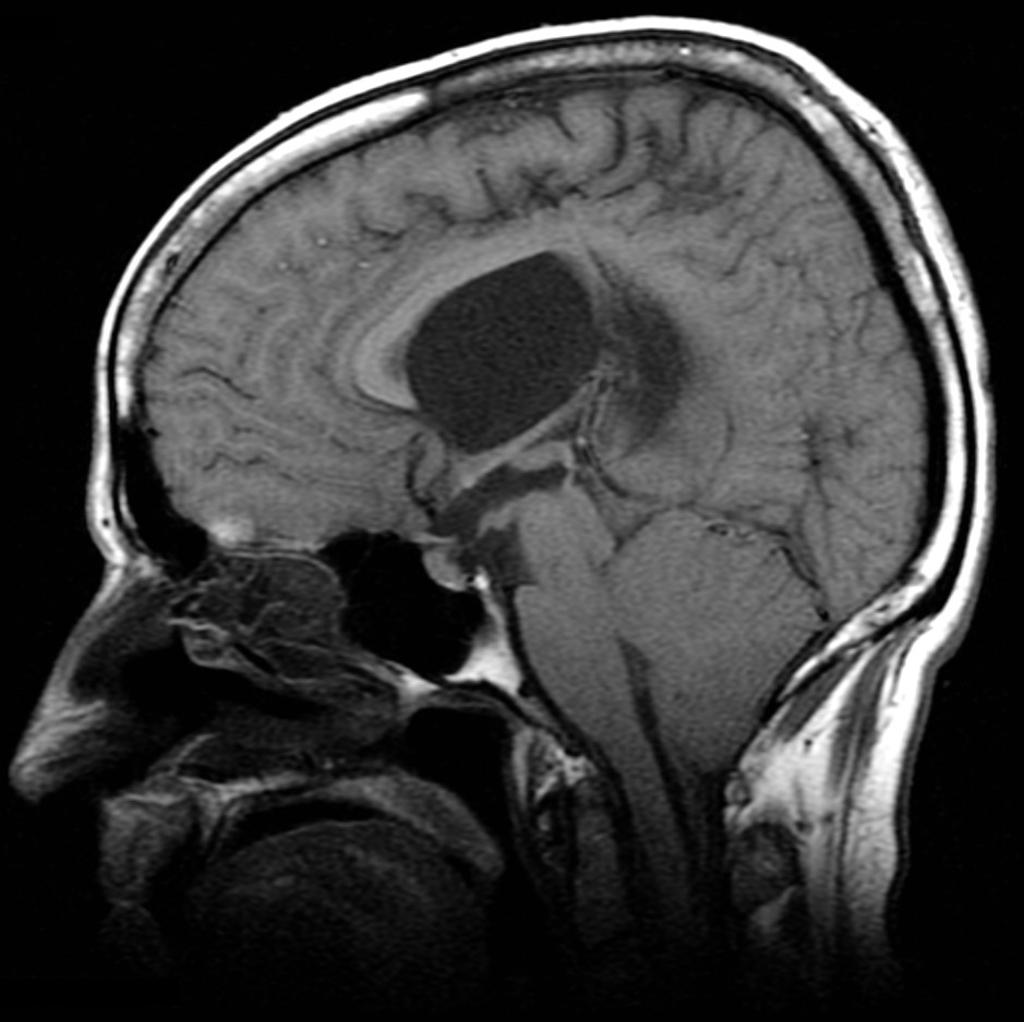
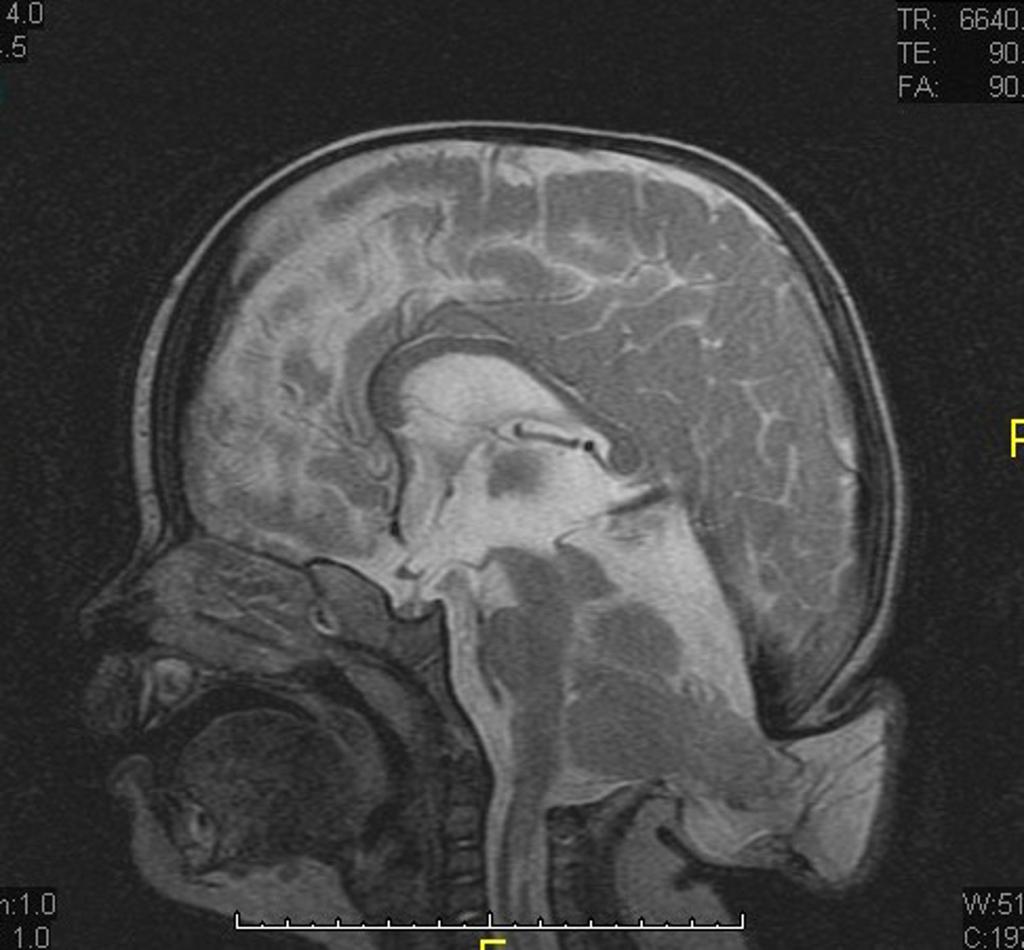
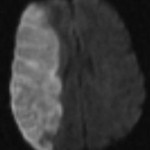
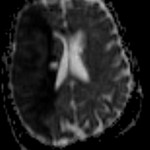
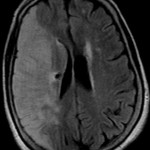
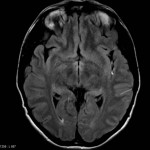
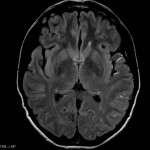
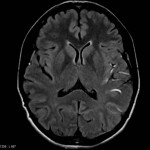
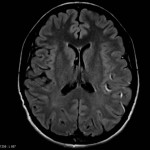
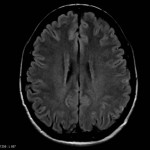
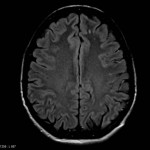
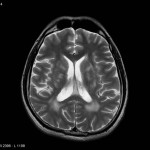
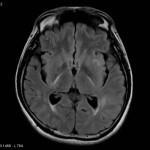
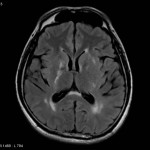
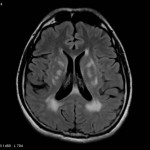
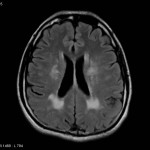
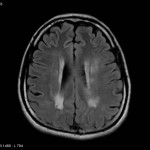
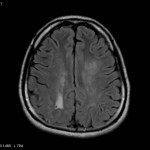
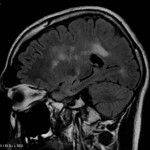
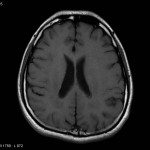
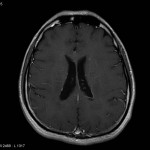
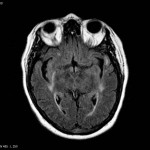
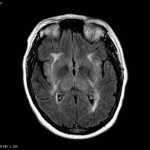
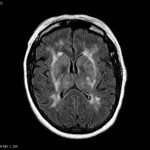
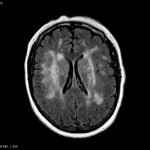
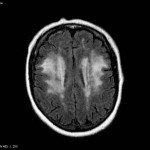
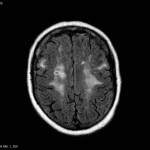
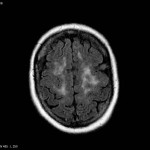
Multiples lésions en hypersignal FLAIR périventriculaires, ovalaires, perpendiculaires au plan des ventricules, atteignant le corps calleux.
Présence de lésions infra tentorielles.
Présence de black hole.
Absence de prise de contraste lésionnelle visible.
Trophicité cérébrale conservée.
Structures médianes en place.
Pas d’hypersignal de diffusion du parenchyme cérébral.
Moelle,
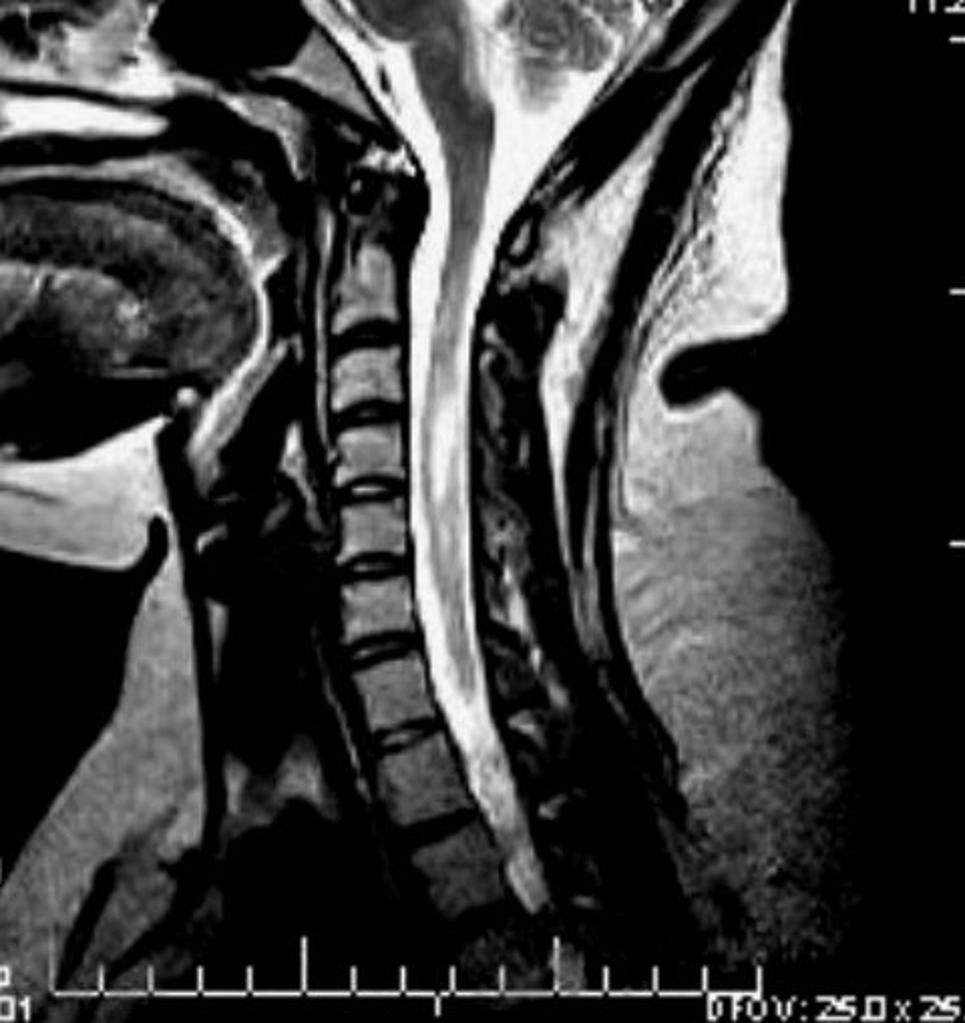
Pas d’anomalie de la statique rachidienne sur cet examen réalisé en décubitus dorsal.
Respect de hauteur des corps vertébraux.
Respect de la ligne spino-lamellaire.
Pas d’anomalie constitutionnelle du calibre du canal rachidien.
Pas d’anomalie du signal du cordon médullaire ou du LCR.
Disques en place
Pas d’anomalie du signal discal
Pas d’arthrose inter-apophysaire postérieure
Foramens de conjugaison libres.
Pas d’anomalie de trophicité musculaire.
CONCLUSION
Stabilité de la charge lésionnelle.
Pas de lésion active se rehaussant décelée.
Iconographie mise à disposition sous forme de planche papier et conservée localement sur le PACS.
 Le service de radiologie du CH de La Rochelle recherche un radiologue à orientation interventionnelle et vasculaire afin de participer à une activité percutanée et endovasculaire en plein essor.
Le service de radiologie du CH de La Rochelle recherche un radiologue à orientation interventionnelle et vasculaire afin de participer à une activité percutanée et endovasculaire en plein essor.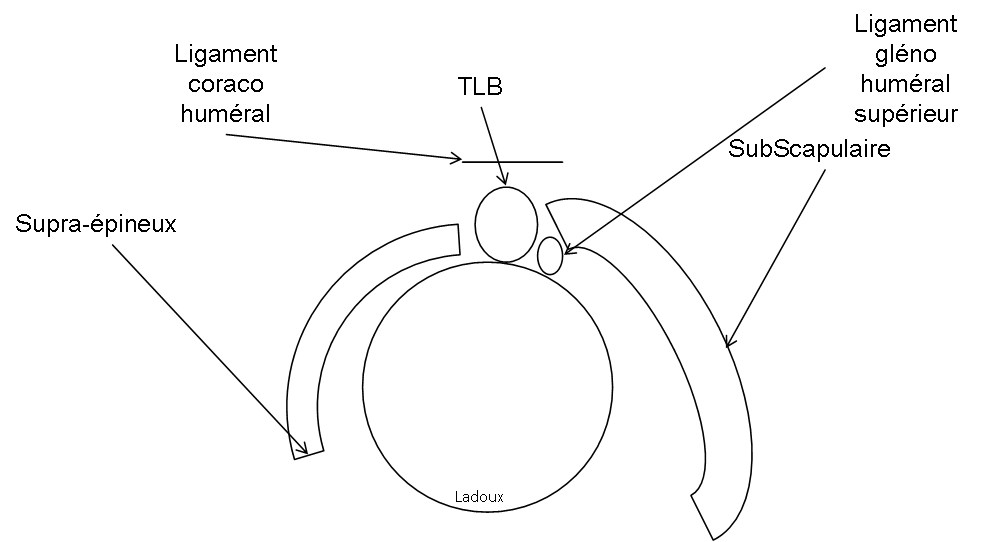

 -20 à 40 % académique :
-20 à 40 % académique :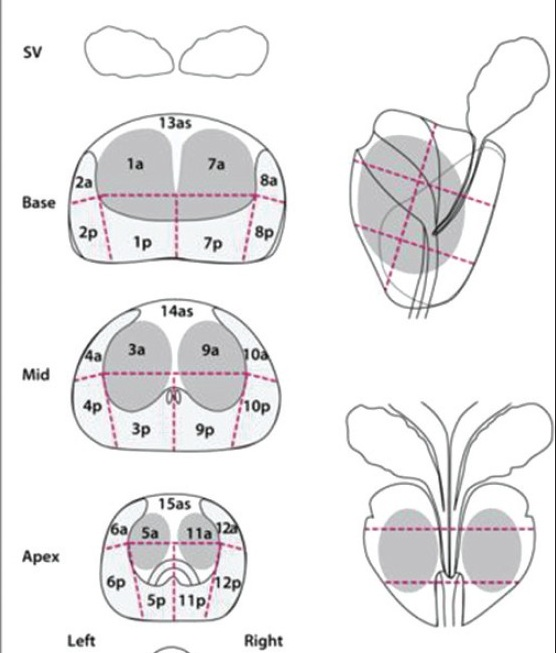
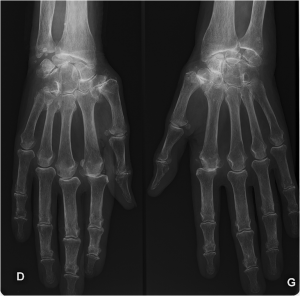
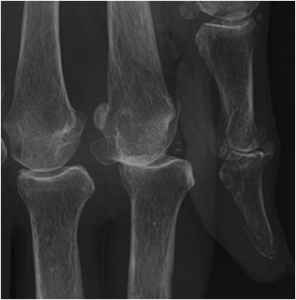
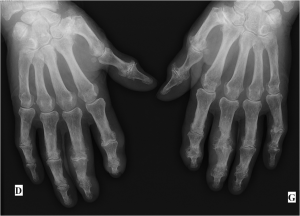
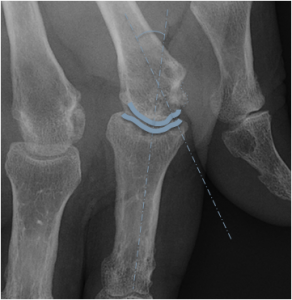
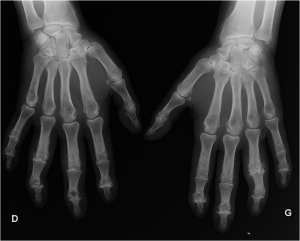
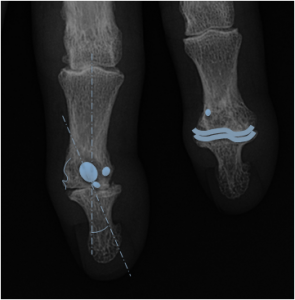
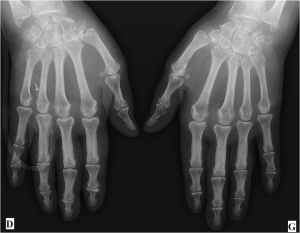
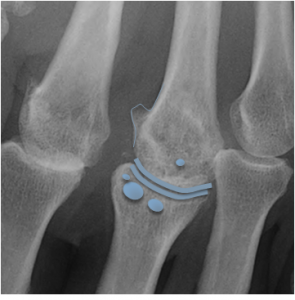
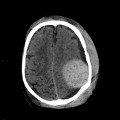
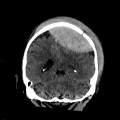



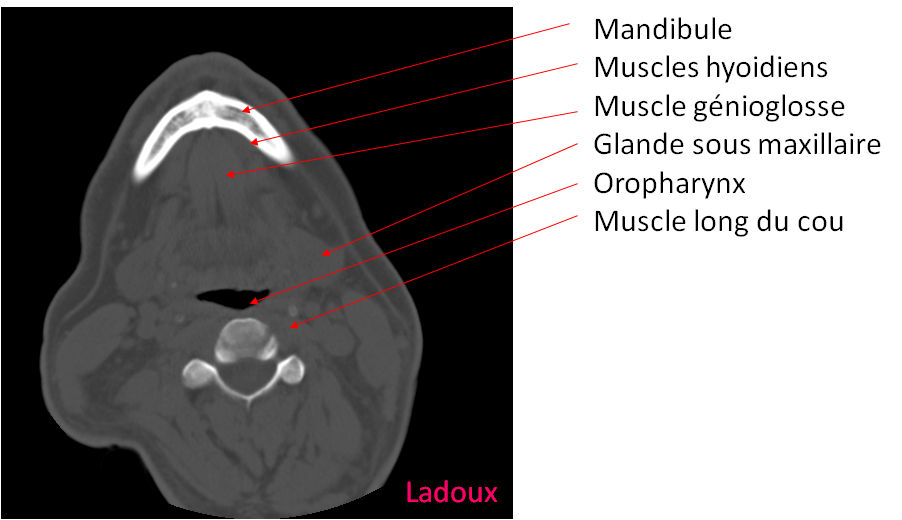
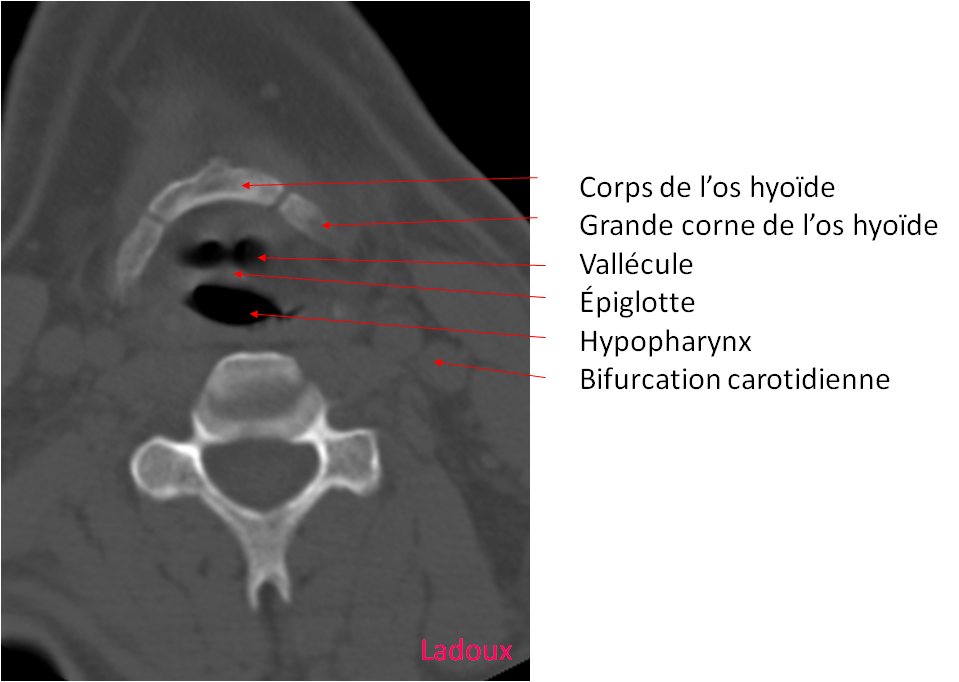
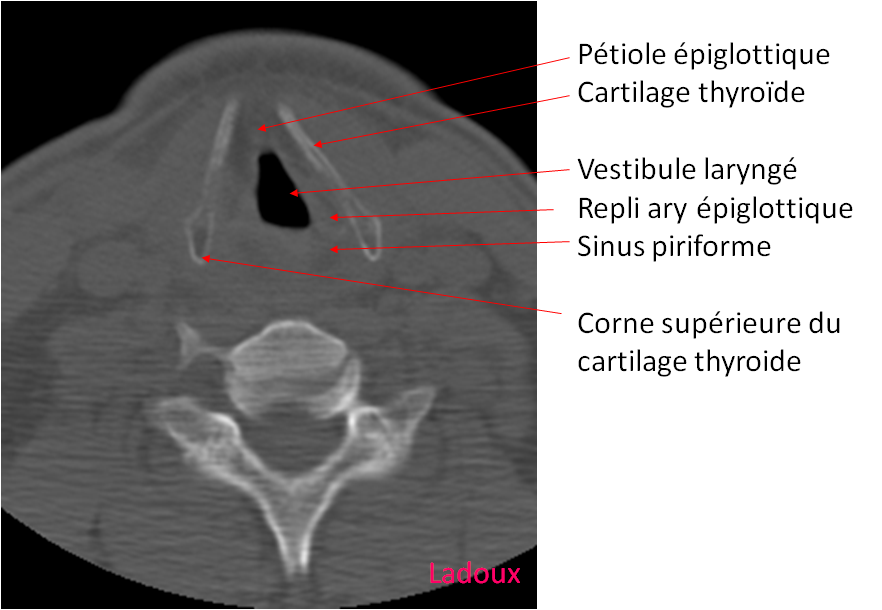
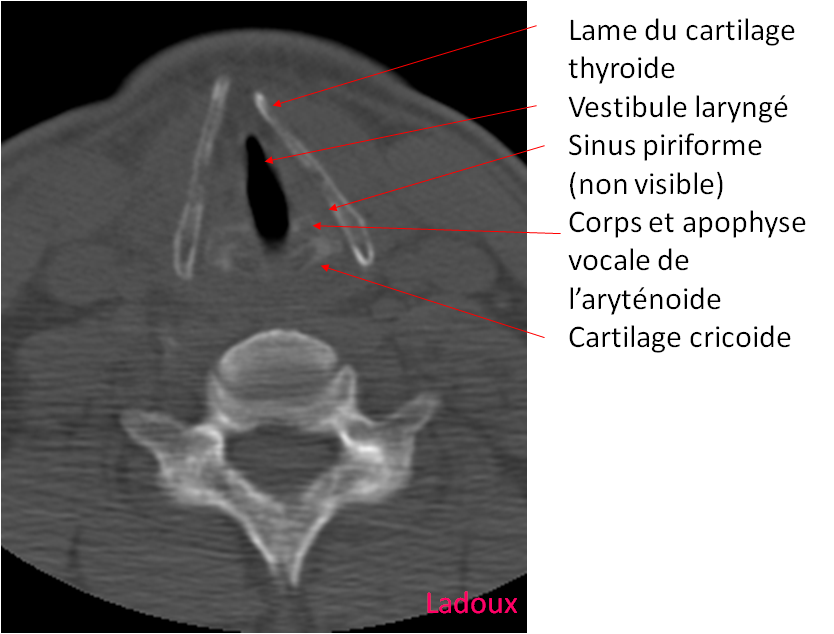
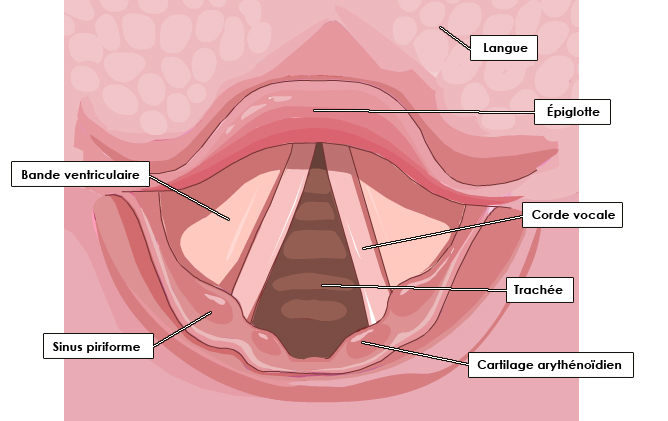
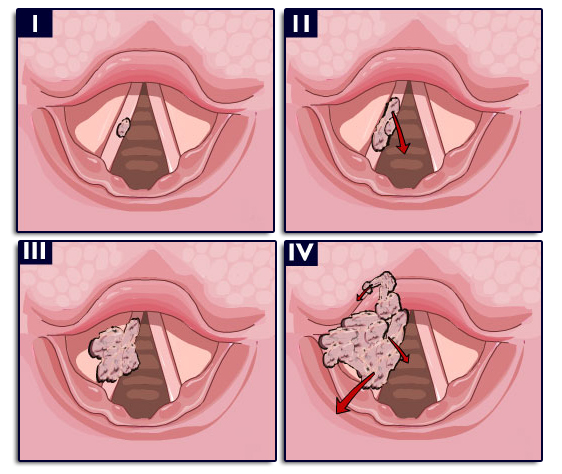
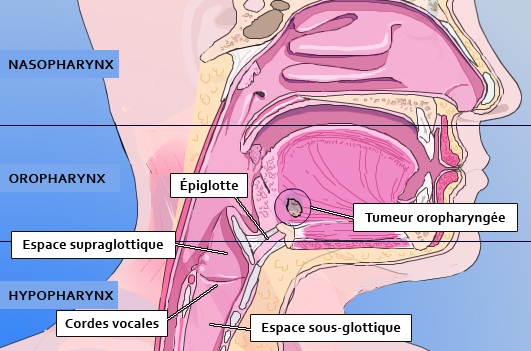
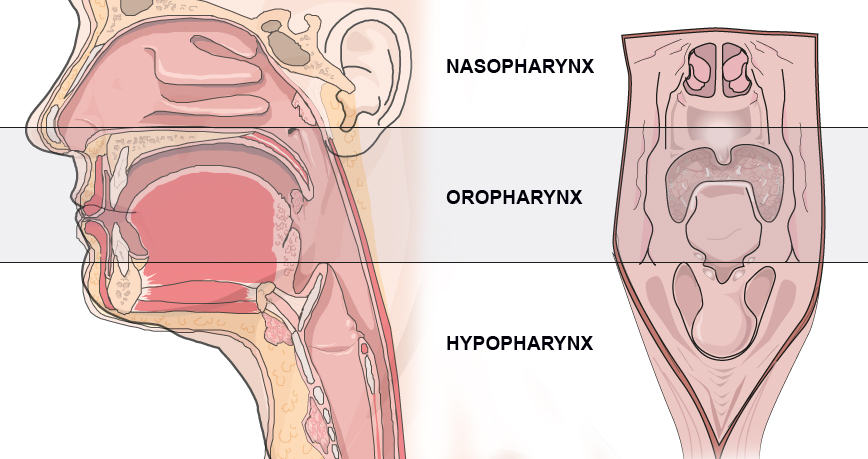
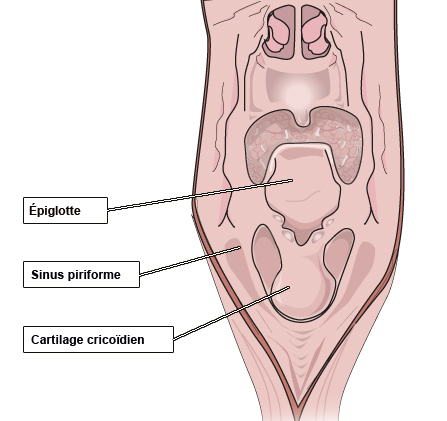




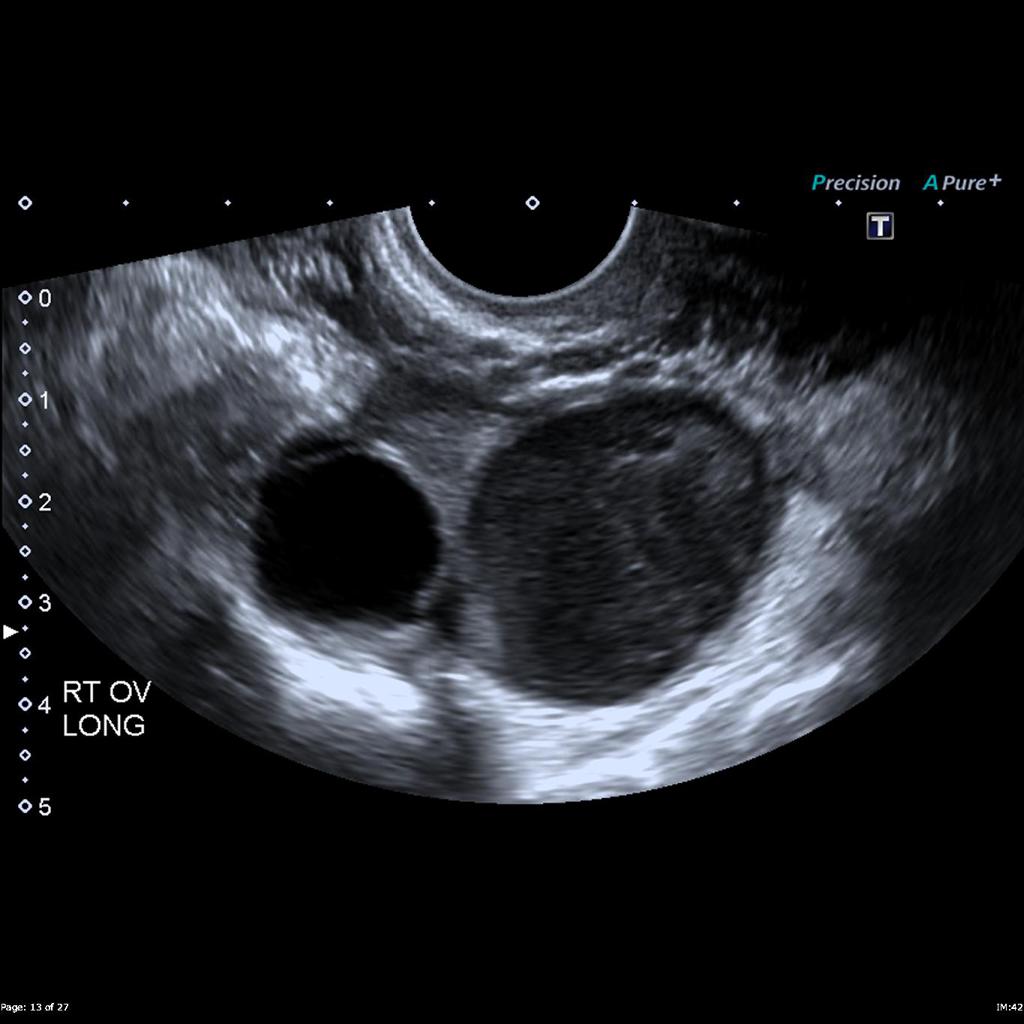
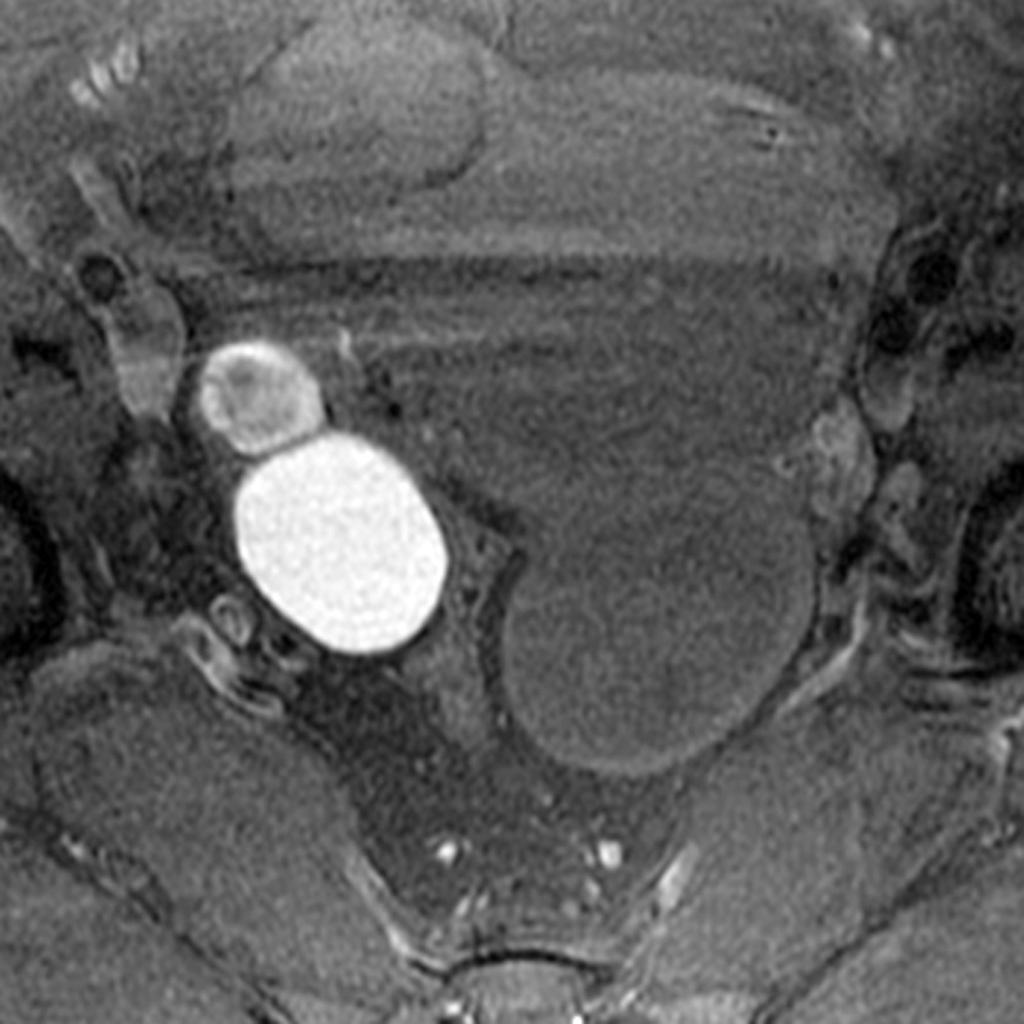
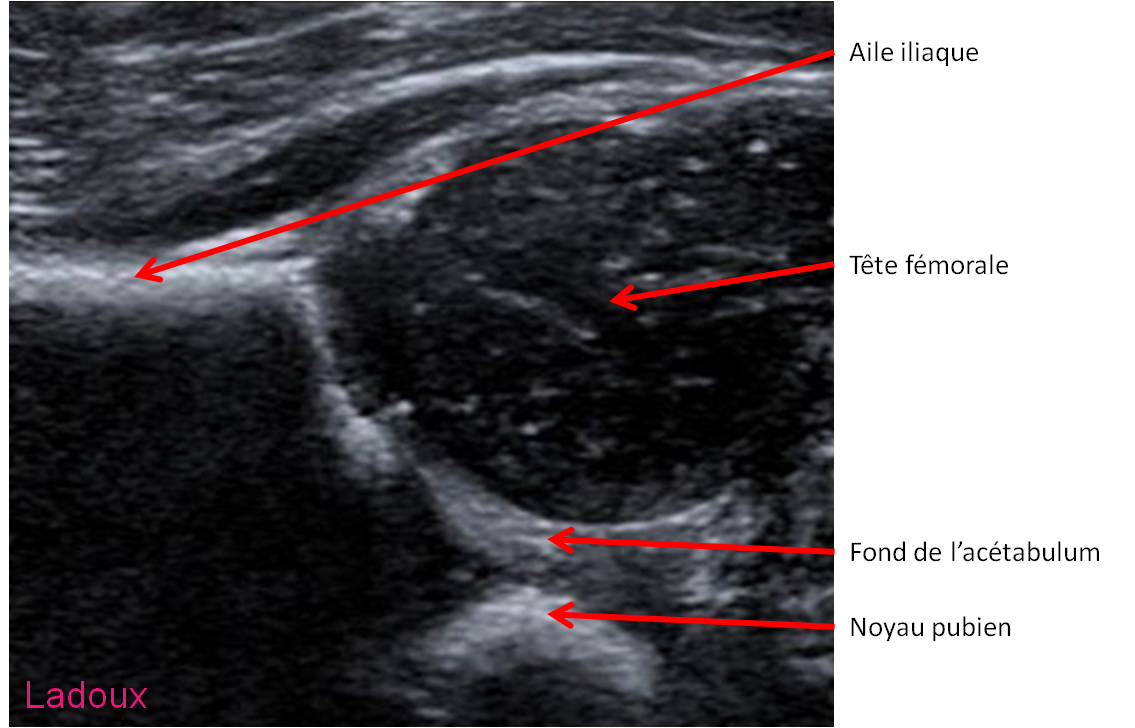
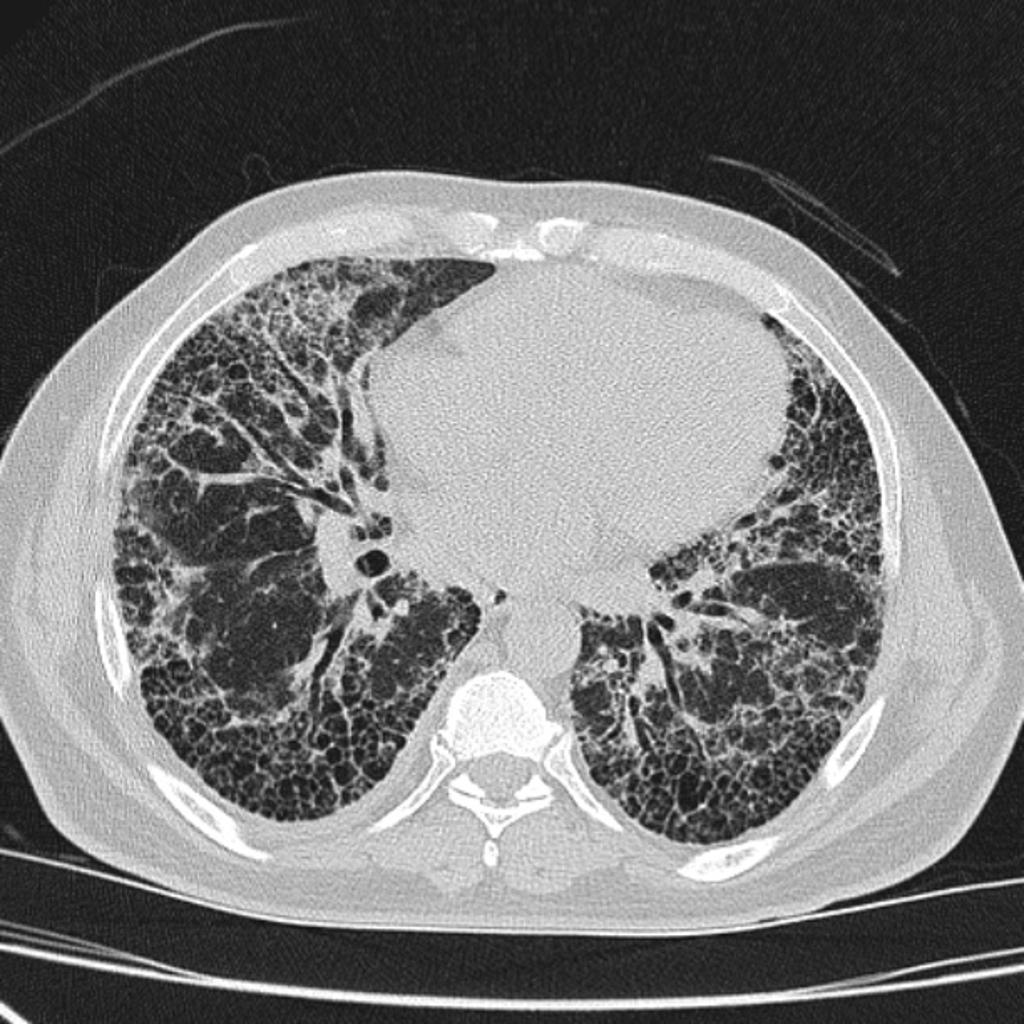 Case courtesy of Dr David Cuete,
Case courtesy of Dr David Cuete, 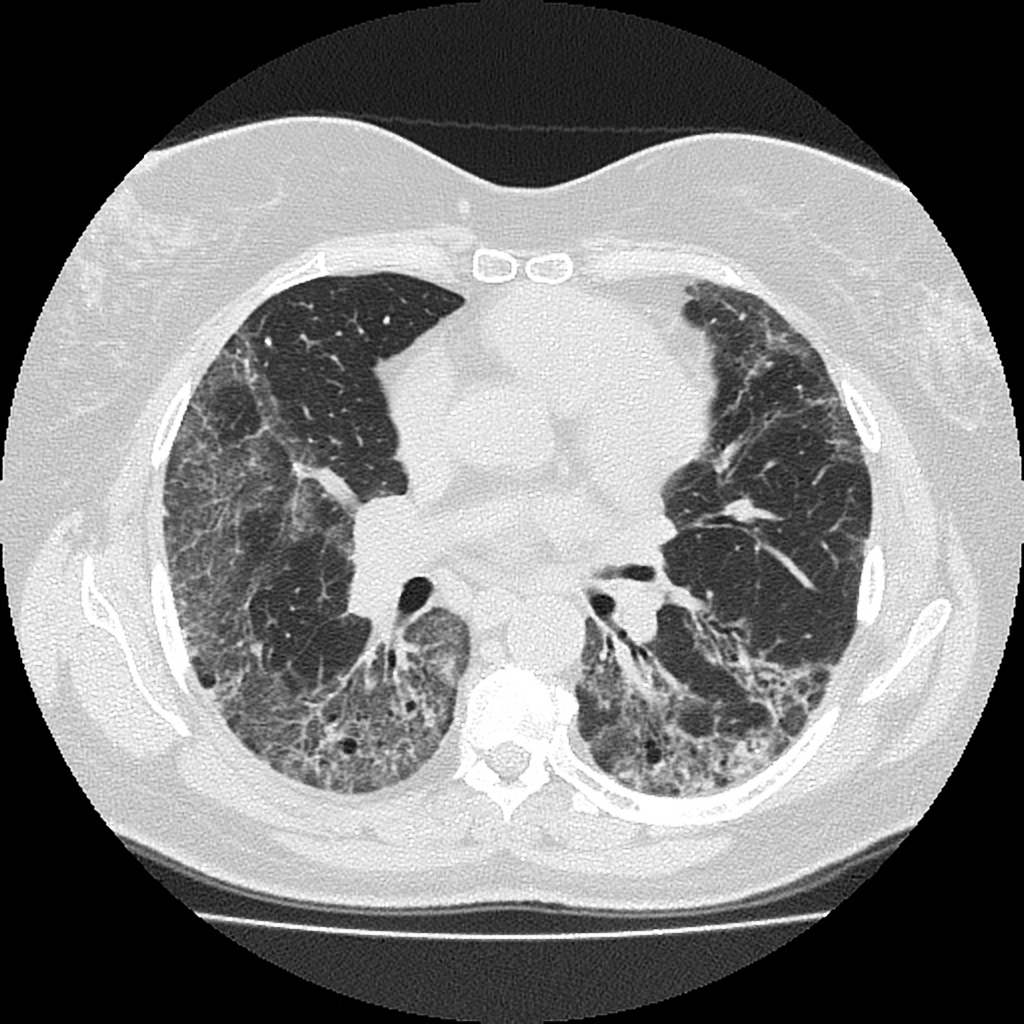
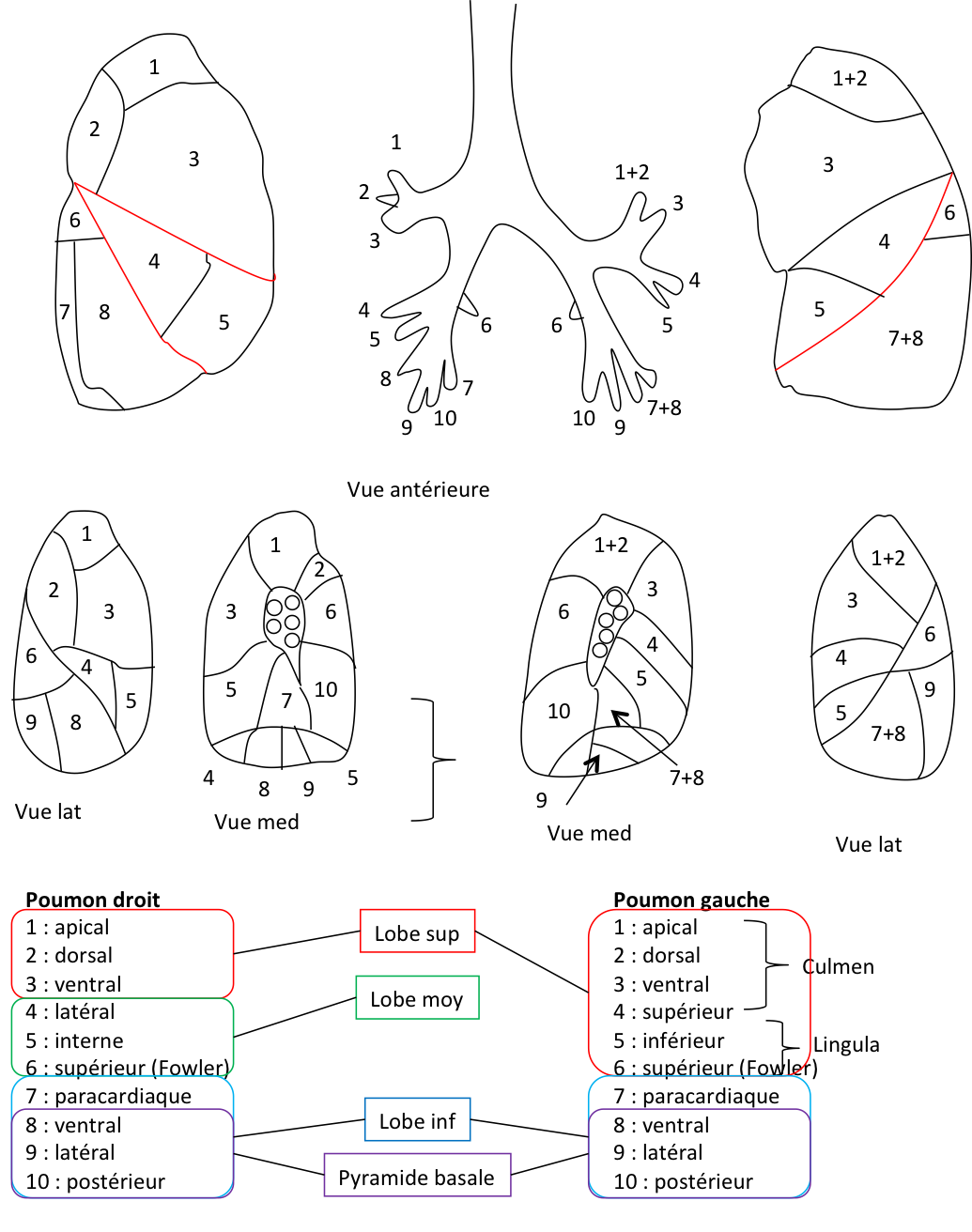

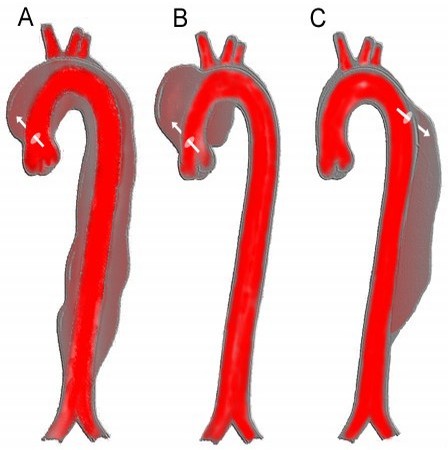

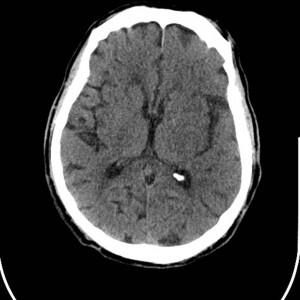
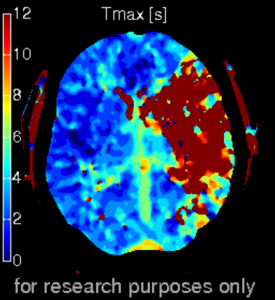

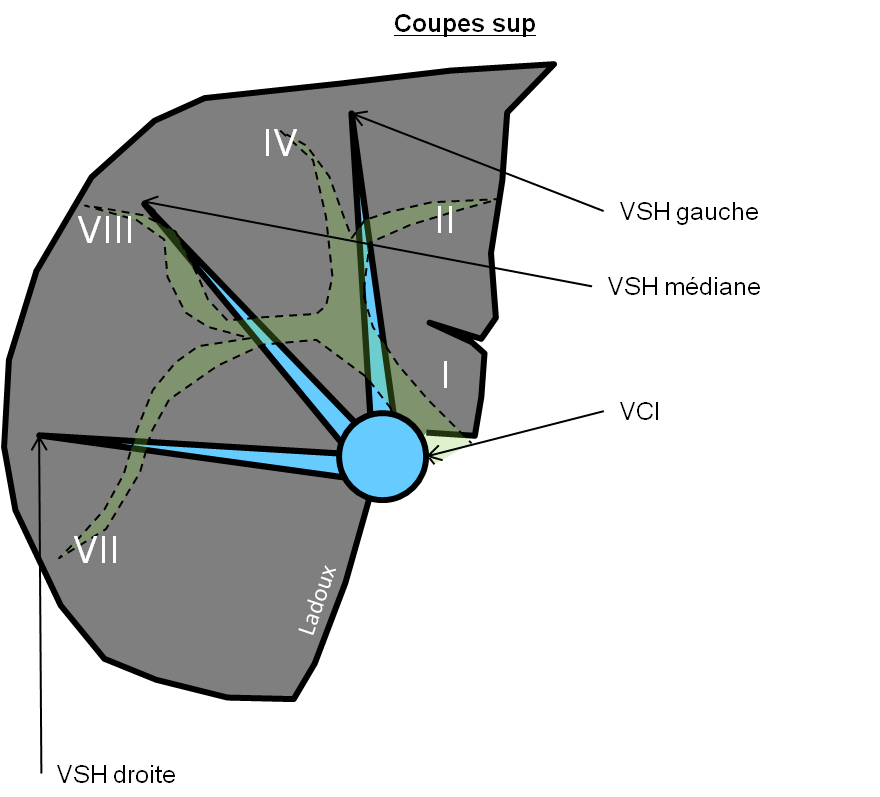
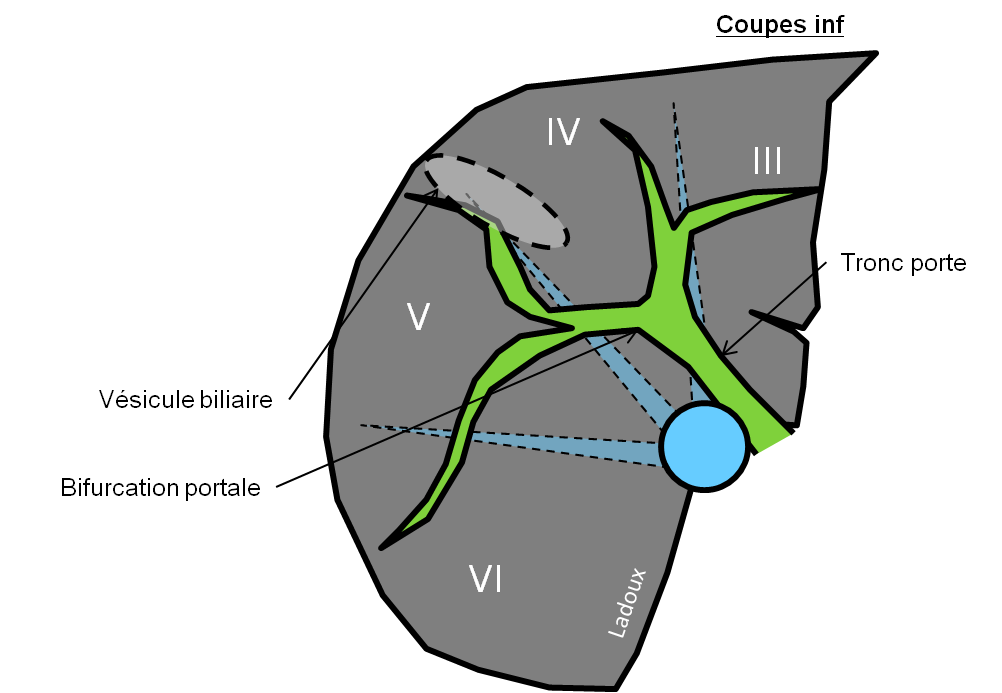
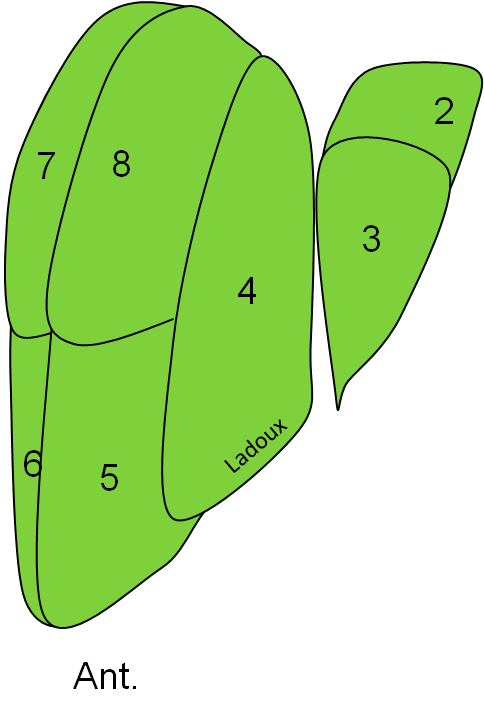





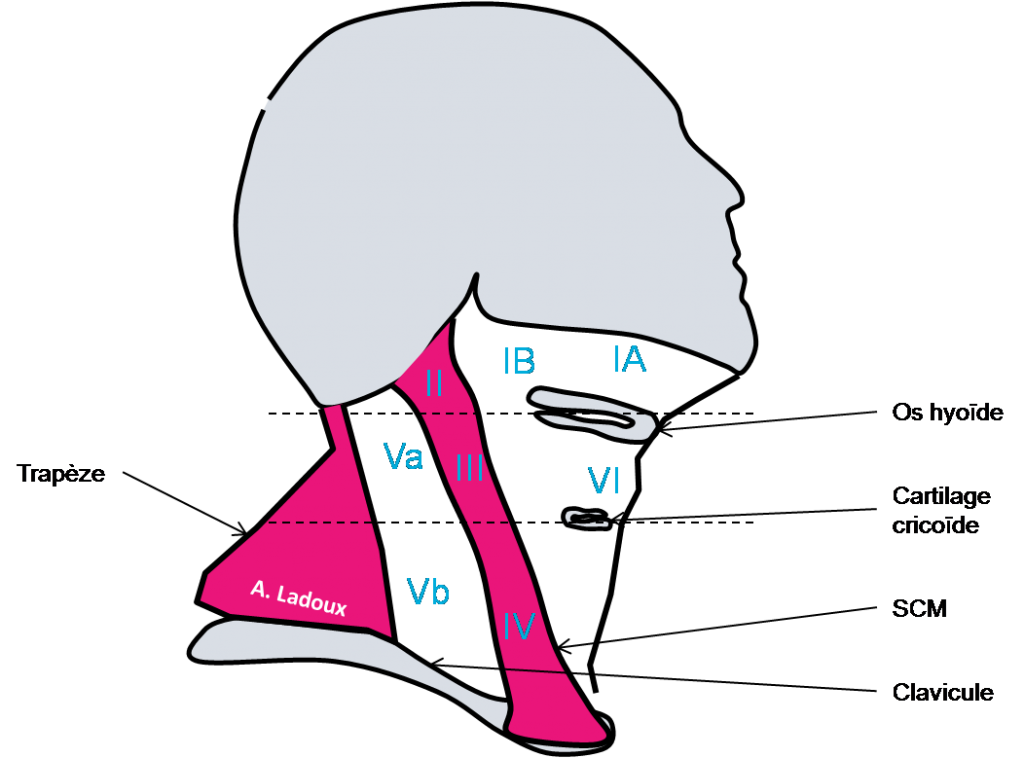
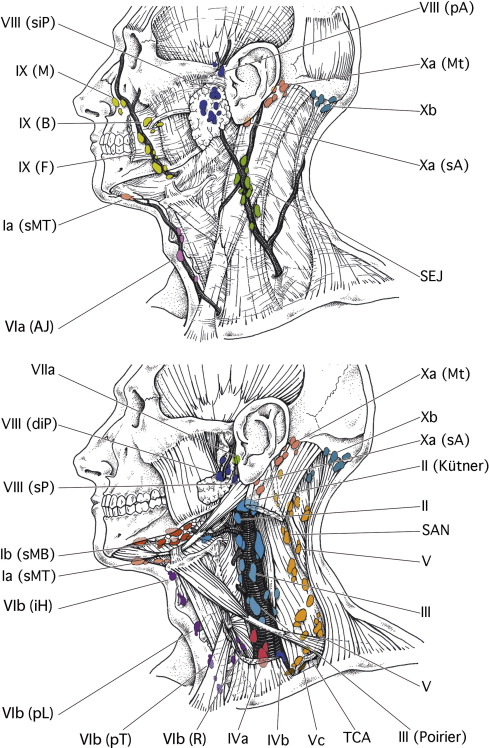
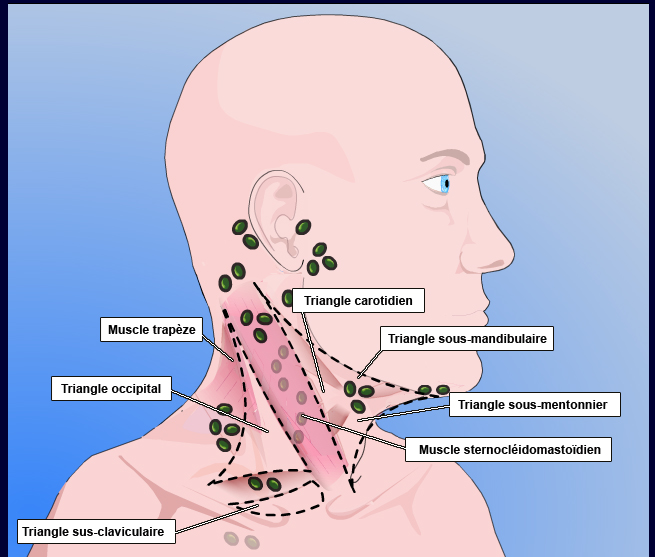
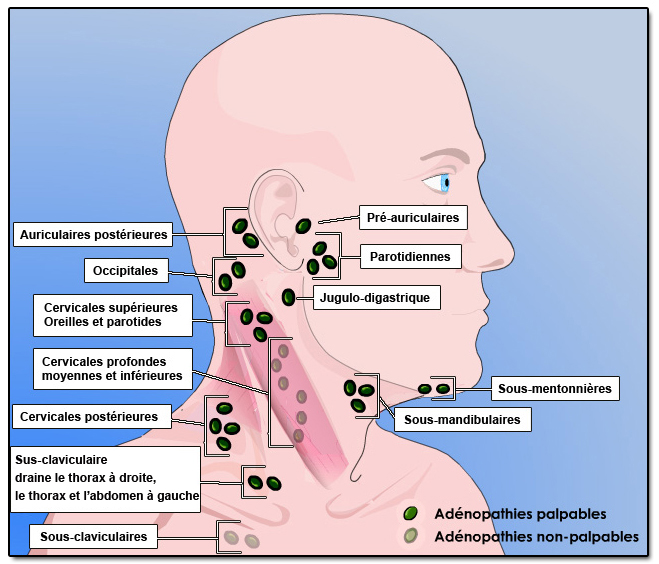


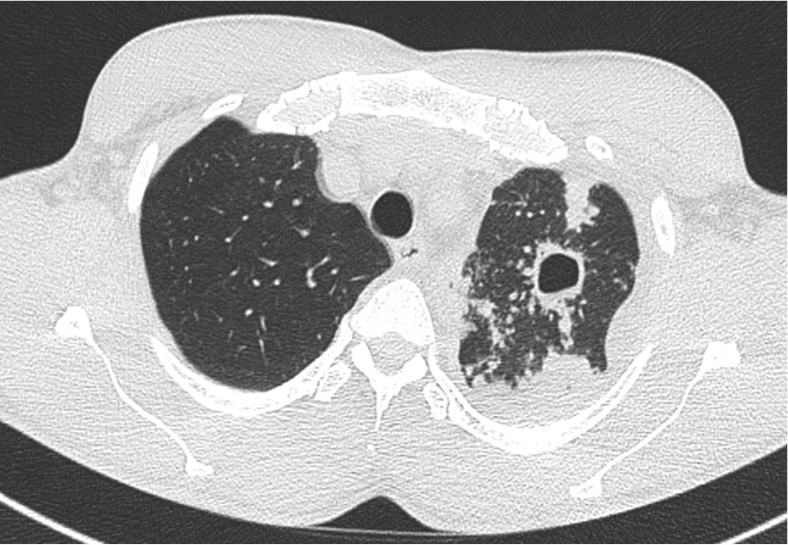
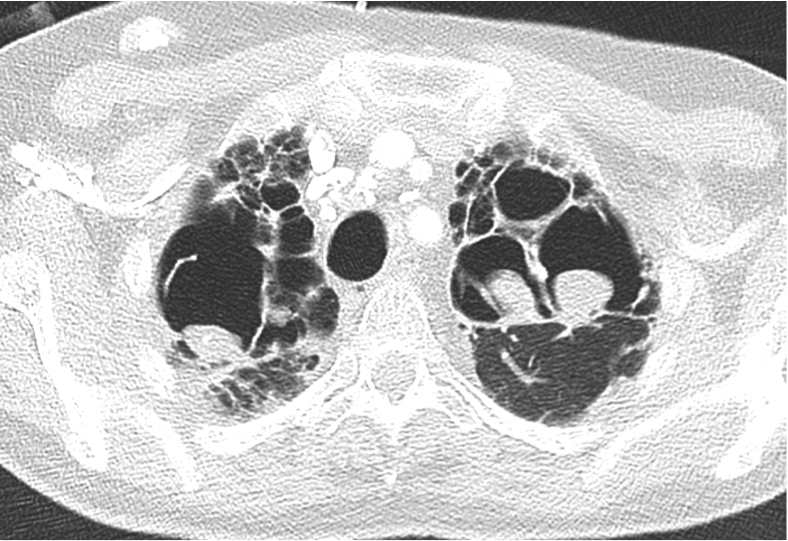



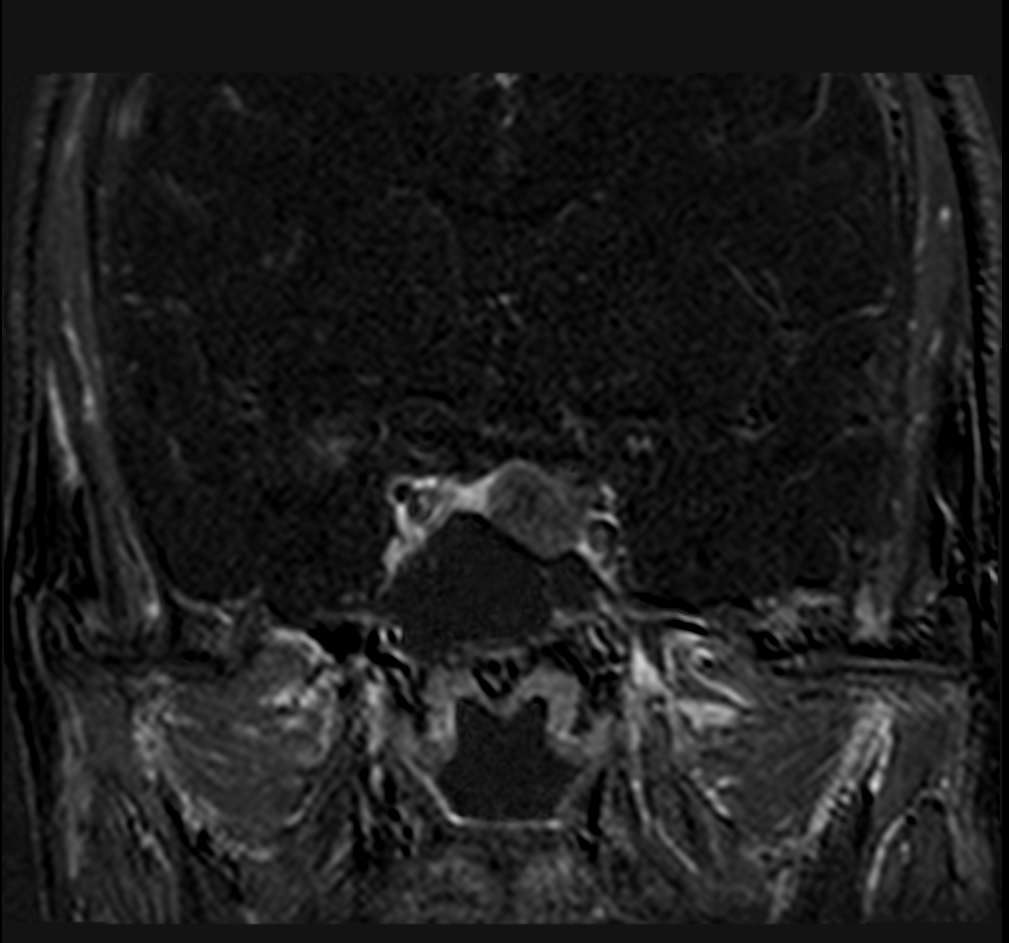
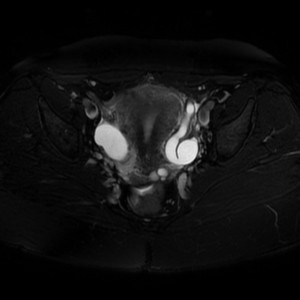
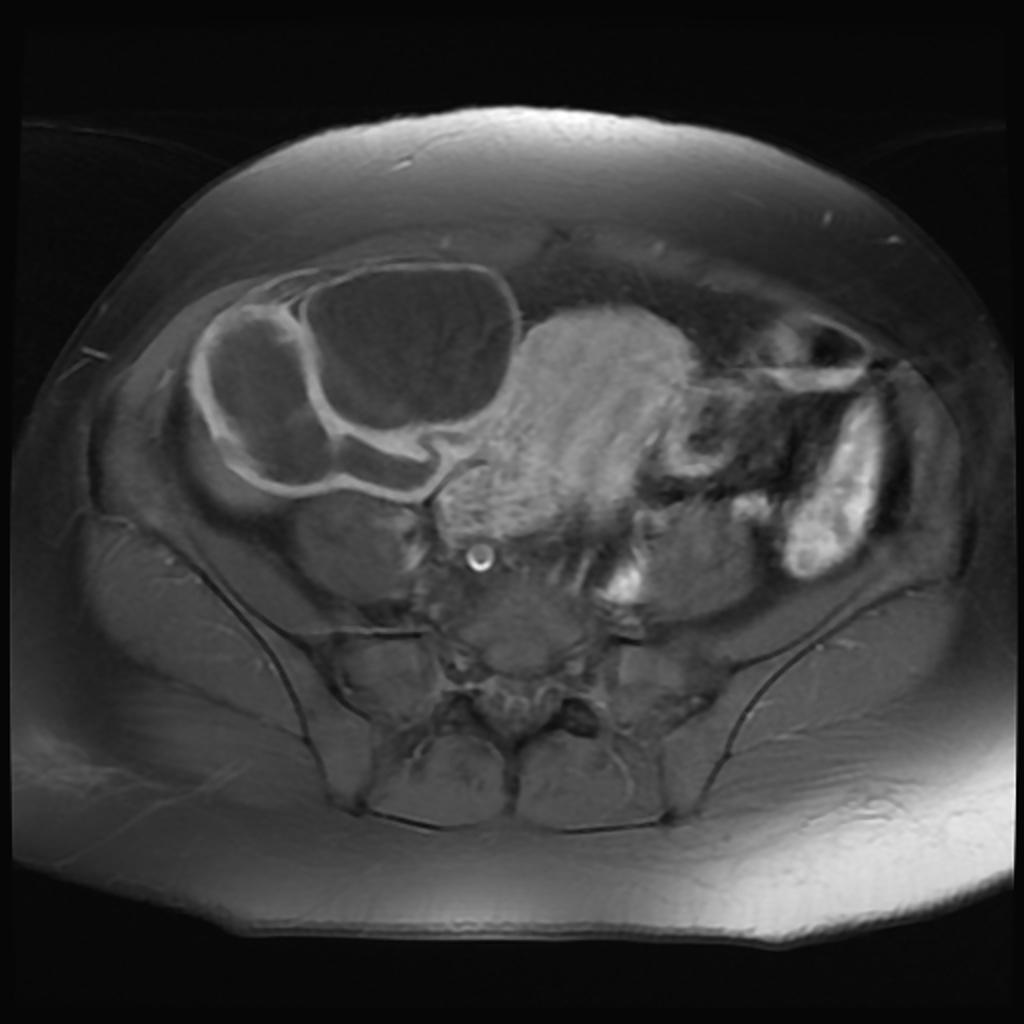
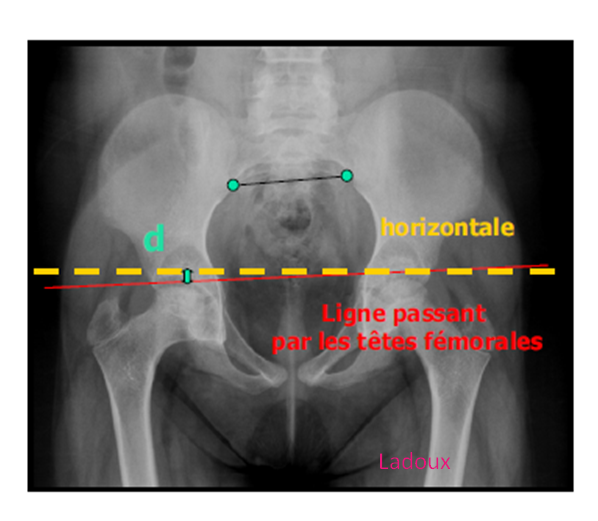
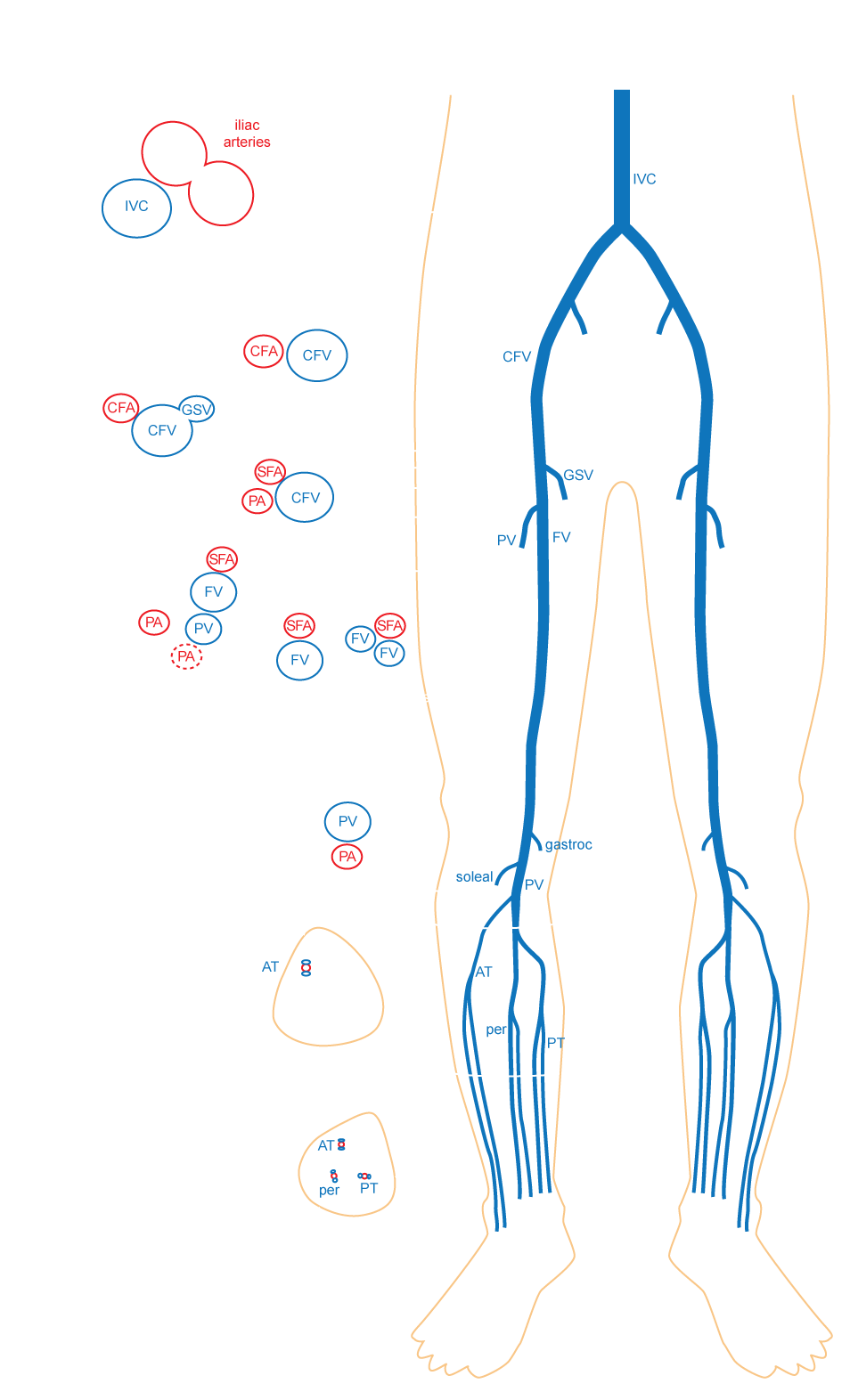
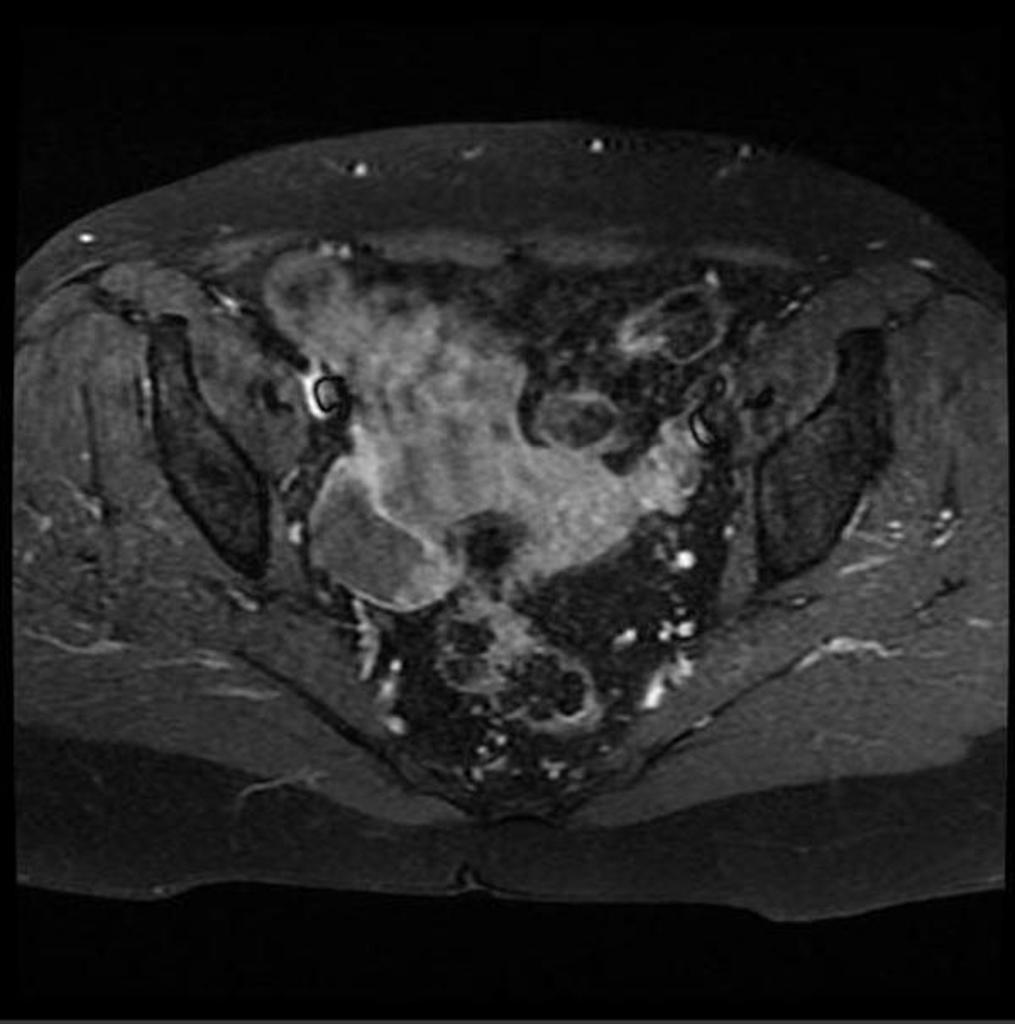 Case courtesy of
Case courtesy of 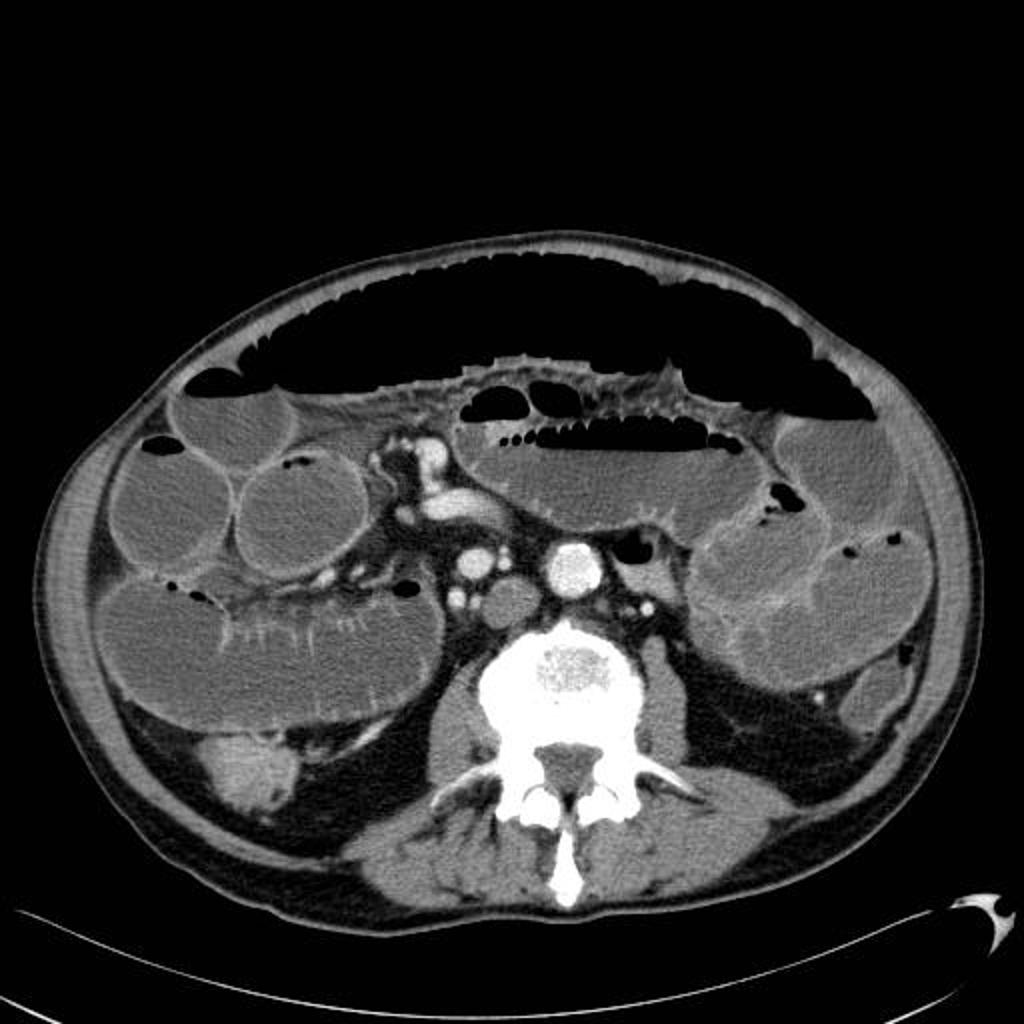
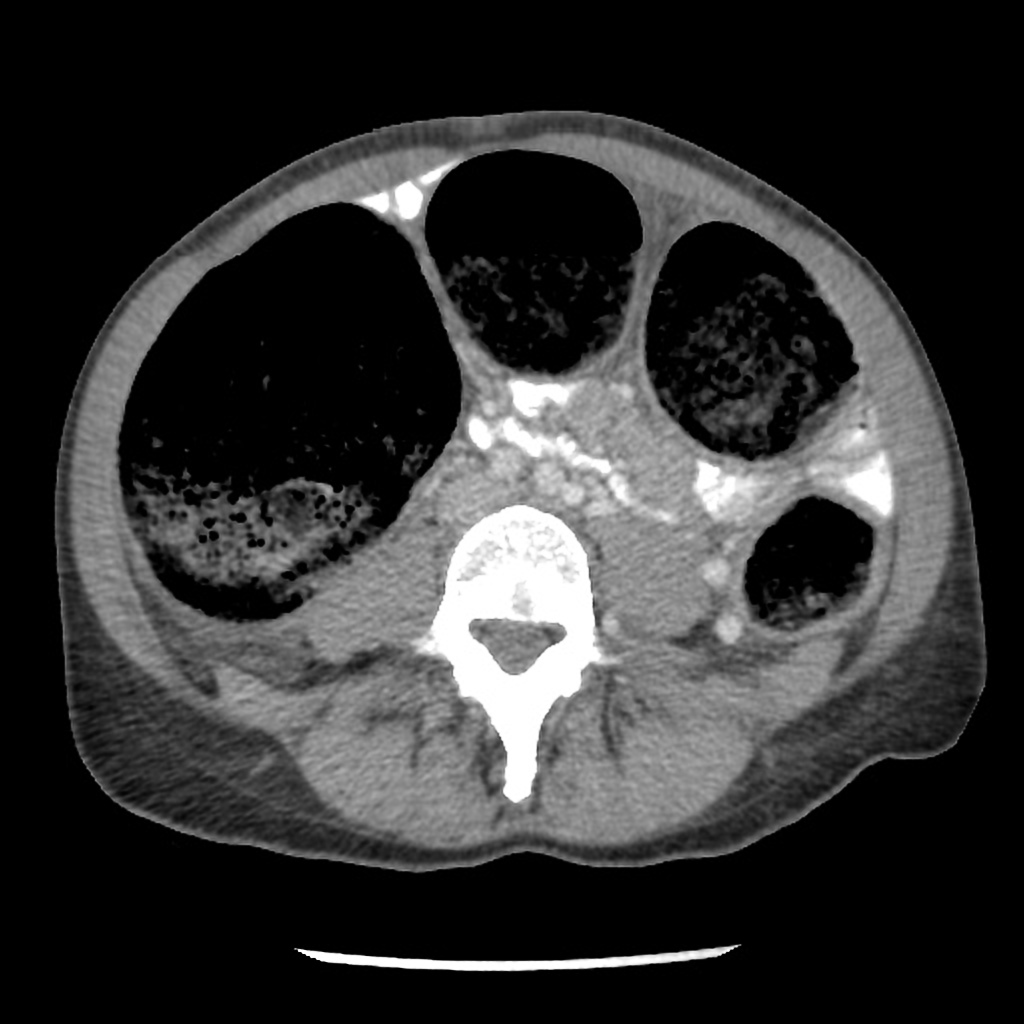
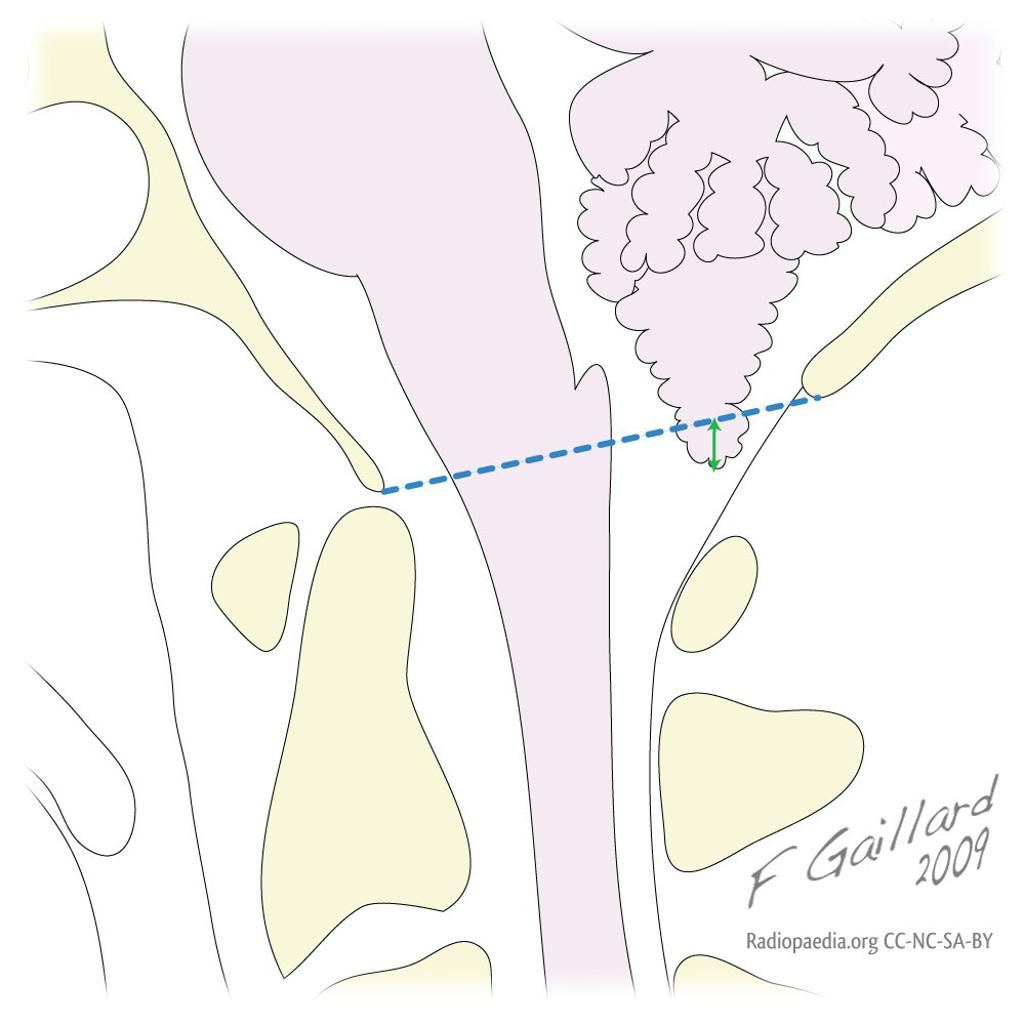
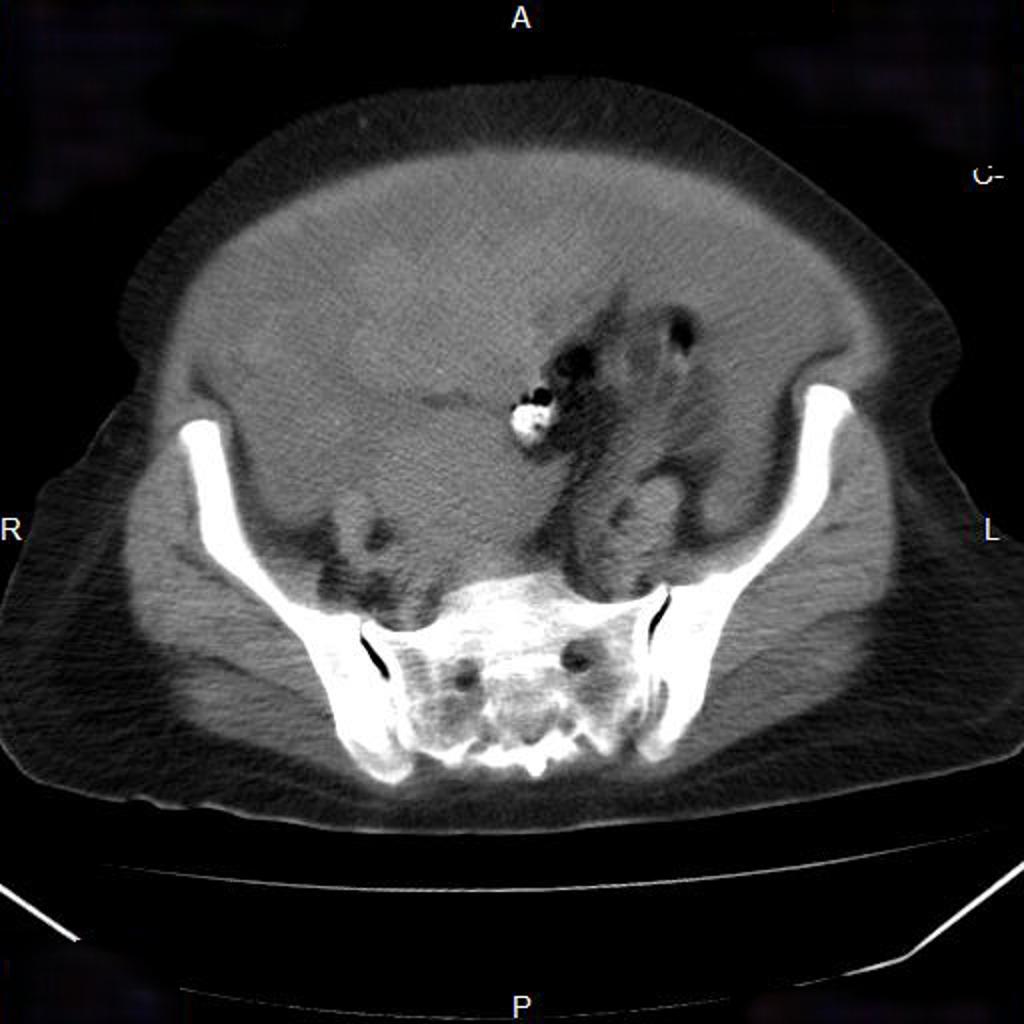
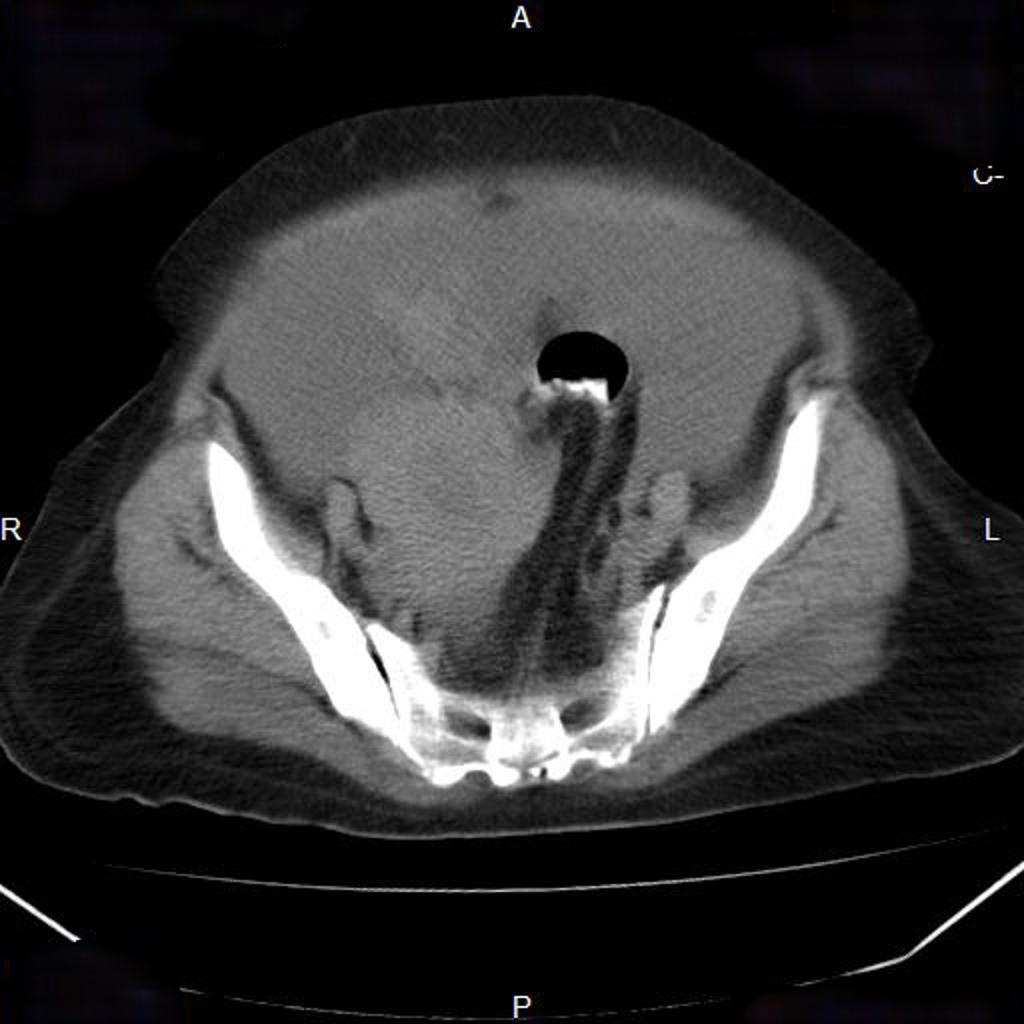
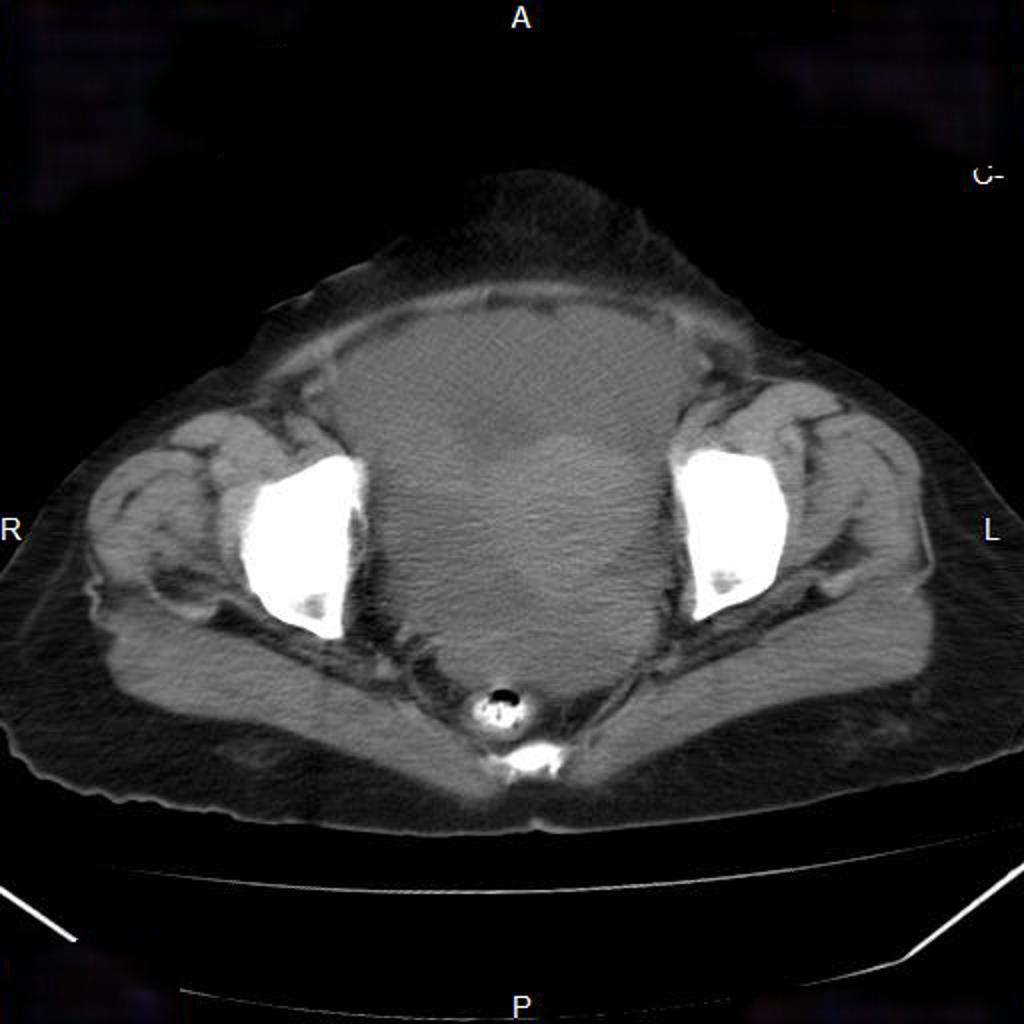
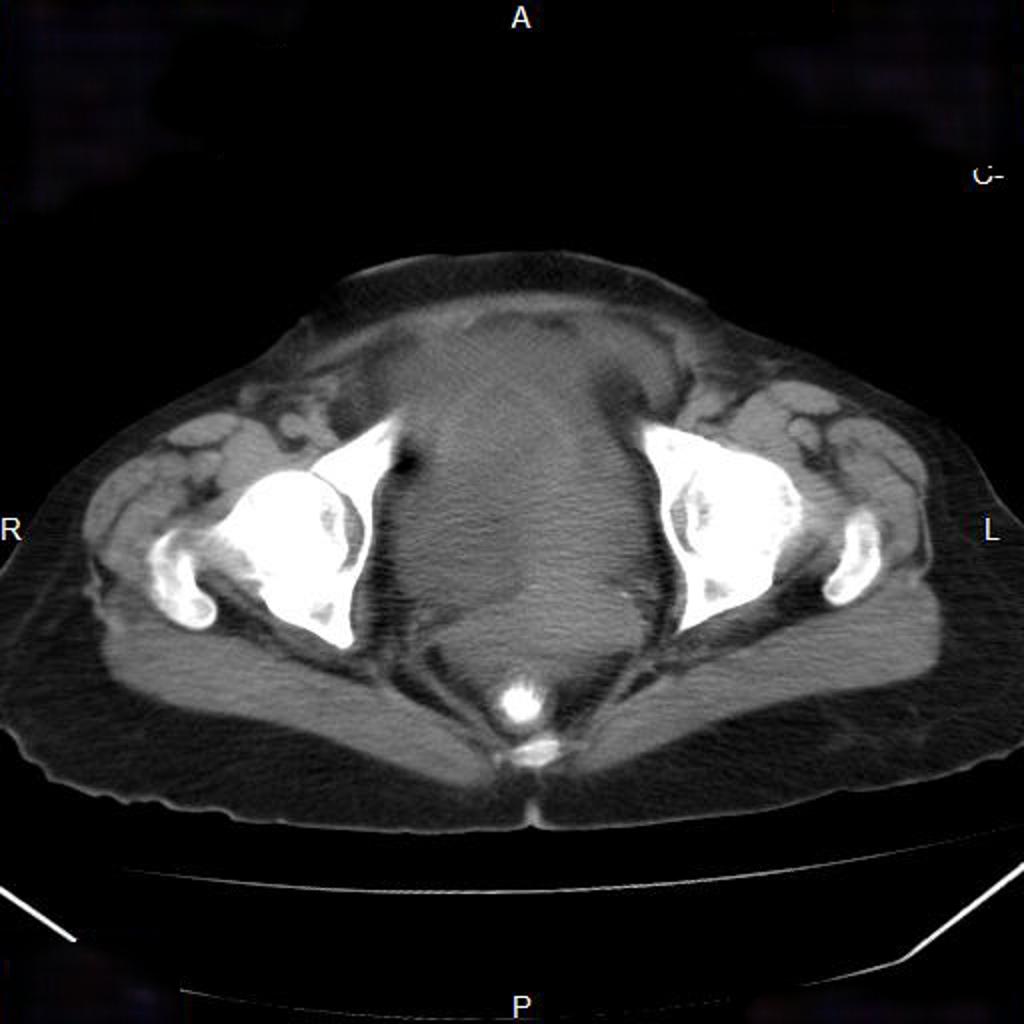
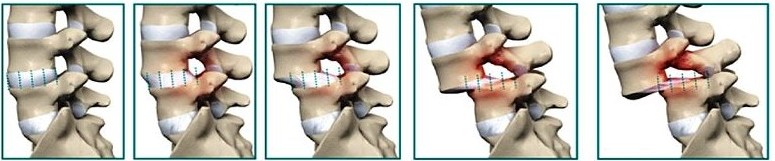
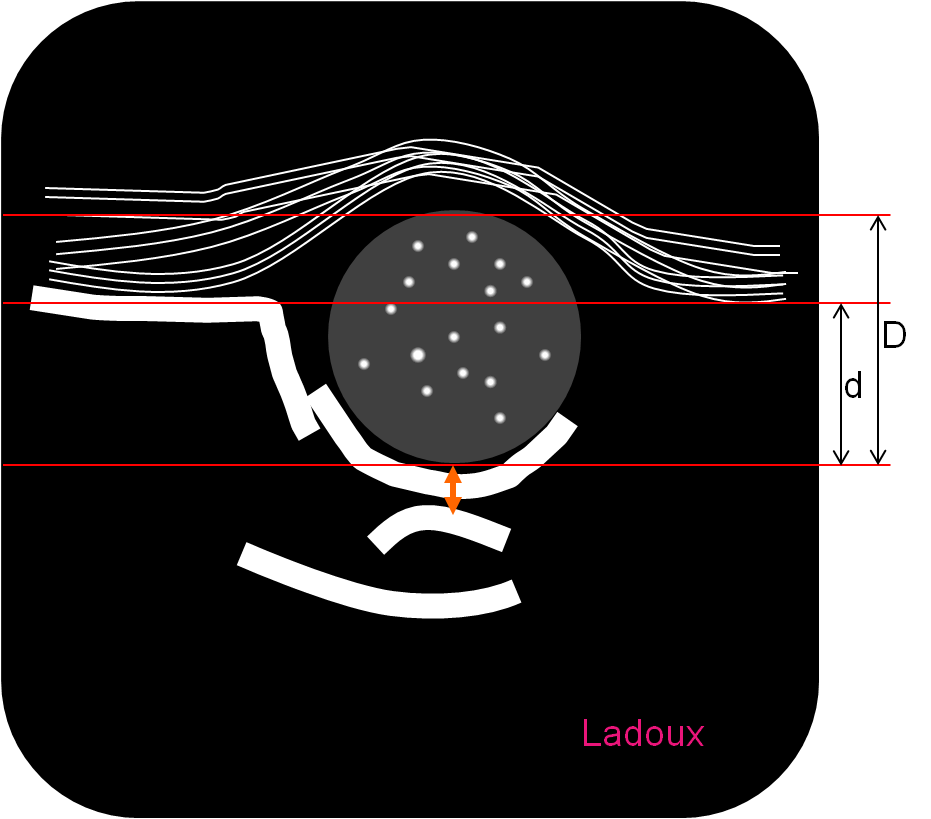 Couverture osseuse > 50 % ⇒ d/D > 0,5
Couverture osseuse > 50 % ⇒ d/D > 0,5